卵巢甲状腺肿丨病理特征及影像表现
时间:2022-10-13 15:56:33 热度:37.1℃ 作者:网络
先看一个病例:
女性,18岁,1月前无诱因出现腹胀、纳差等症状。既往月经规律,3-4天/30天。
外院超声:左附件区大小约10×7.6cm混合回声,形态欠规则,内探及大小不等无回声,边界尚清,内探及血流信号。
血CA125 1147U/ml
行腹部CT平扫+增强扫描
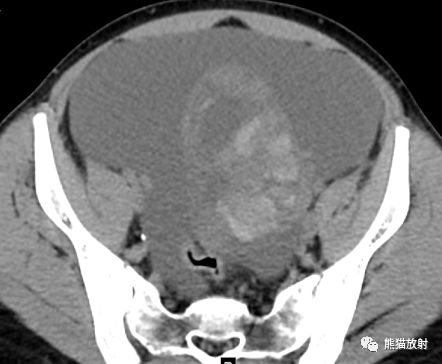
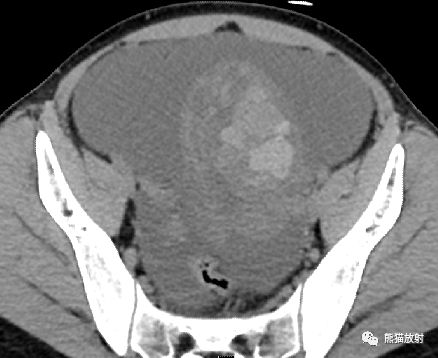

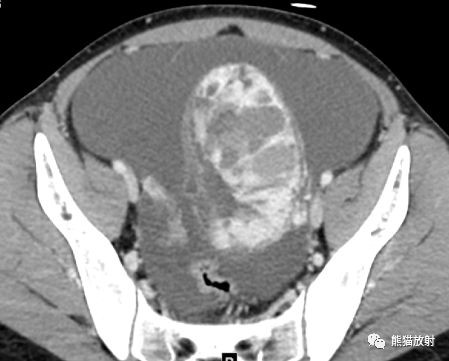
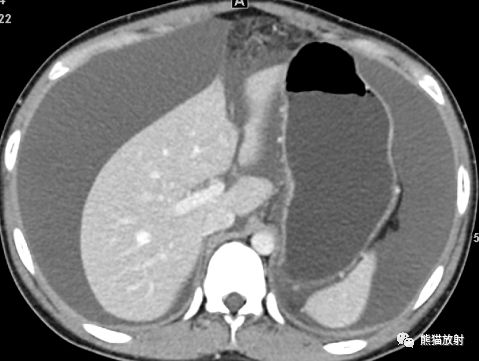
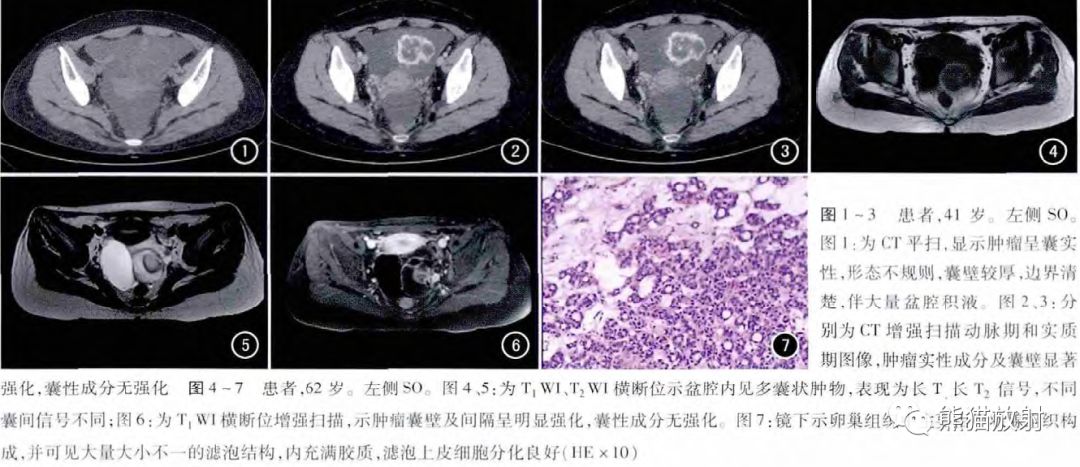
左侧卵巢囊实性肿物,平扫密度混杂,大小不等的多房囊腔,从低至较高密度;增强扫描实性部分显著强化。大量腹水。
最后诊断:左侧卵巢甲状腺肿
卵巢甲状腺肿
是一种少见的卵巢良性肿瘤,起源于卵巢生殖细胞。肿瘤内主要由甲状腺组织构成,是一种单胚层畸胎瘤,约占成熟畸胎瘤的2.7%。卵巢成熟性畸胎瘤中5%-20%含甲状腺成分,当肿瘤内含甲状腺成分达50%以上时诊断SO。
SO发病率较低,临床较为罕见。患者常无症状,多数以体检或发现腹盆部肿块就诊,少数病例伴甲状腺增大,或伴甲状腺功能亢进,手术后相应症状消失。部分患者可出现Meigs综合征,即伴胸、腹水,甚至伴有血清CA125增高。
通常单侧发病,双侧发病少见。在组织学上的大体表现类似于囊性畸胎瘤,一般表面光滑,呈分叶状或伴分隔,实性部分可能完全由甲状腺组织组成,囊腔内充满液体或琥珀样物。
影像表现及相关病理特征:
①多为单侧附件区病变,边界清晰。
②肿块多呈囊实性(囊性为主)或囊性,纯实性少见。囊内液体密度较高(CT值>40HU),部分可见更高密度囊腔(CT值70~90HU),其与滤泡内富含的甲状腺球蛋白及甲状腺激素有很强的衰减X线能力有关。
③增强扫描实性部分(包括囊壁及分隔)有不同程度强化或呈甲状腺组织样明显强化。病理上这些实性成分由成熟的甲状腺组织、大量血管和纤维组织组成。
④T2WI上极低信号区和实性成分明显强化是SO的两个典型MRI表现。
⑤T2WI囊性区信号强度取决于囊内物质浓度,当内容物高度浓缩呈高黏度、胶物质时,T2WI呈极低信号,而当囊内容物被稀释时,T2WI呈高信号。

图1 女,69岁,平扫CT示盆腔囊实性肿块,内多个囊腔,囊壁散在点状钙化;增强后实性结节明显强化,囊壁及分隔也见强化。 
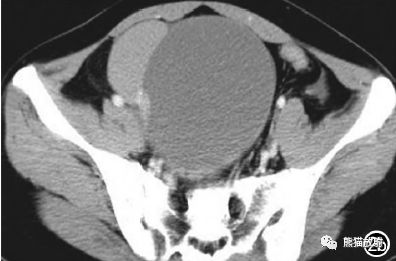
图2 女,30岁,CT平扫盆腔囊实性肿块(囊性为主),内有分隔,分隔右侧囊平扫呈均匀高密度,CT值78HU;增强后分隔左侧囊壁见少许条片状、小结节状实性成分,明显强化,分隔两侧囊内均无强化。
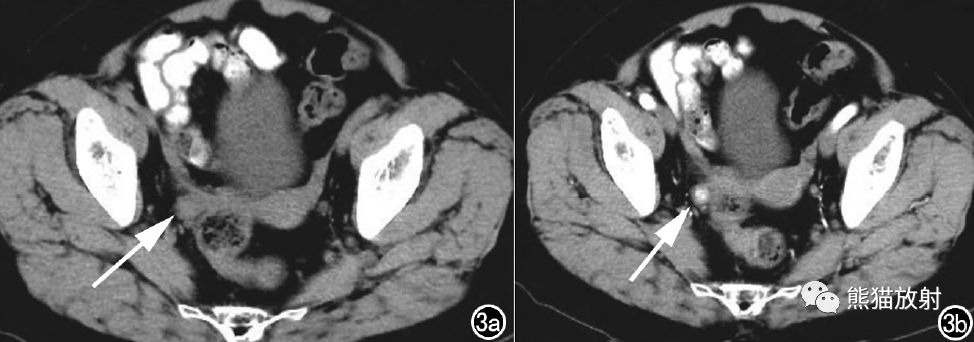
图3 女,66岁,平扫CT示右附件区实性小结节(箭);增强后结节显著强化(箭)。
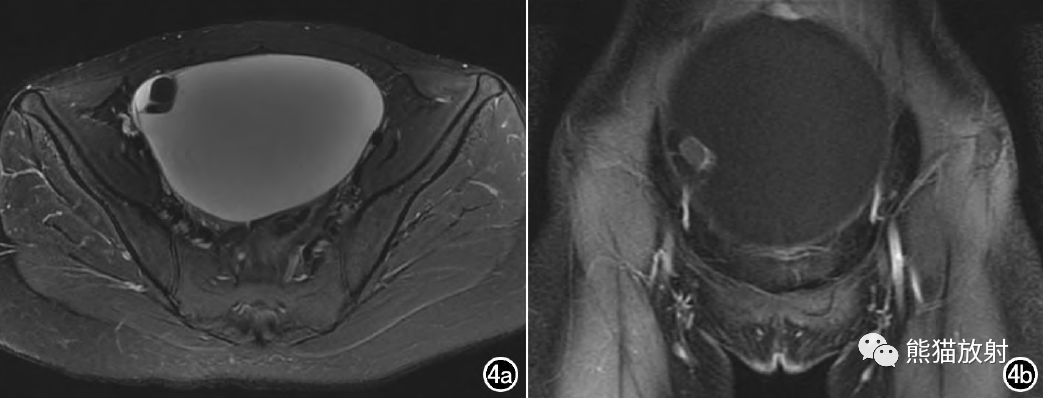
图4 女,31岁,横断面脂肪抑制T2WI,病变呈多房囊性,其中一小囊呈极低T2信号;增强脂肪抑制冠状面T1WI,囊壁及分隔可见强化,大小囊腔内均未见强化。
鉴别诊断:
①卵巢子宫内膜异位囊肿:患者多为育龄期女性,常有痛经史,CT多表现为双侧附件多房囊性密度影,边界可不清晰,常伴黏连,囊内密度因出血时间不同而异,增强扫描囊壁可有不同程度强化;SO无痛经表现,病变多边缘光滑,与周围组织界限清晰,增强扫描囊壁无明显强化。
②盆腔脓肿或输卵管卵巢脓肿:常有腹痛、发热及白细胞升高等表现,抗感染治疗常有效,增强扫描脓肿壁往往明显强化,壁较厚,周围可见渗出改变。
③卵巢性索间质肿瘤:囊变明显时需与SO鉴别,但卵巢性索间质肿瘤囊变区常呈多发裂隙状或片状,肿瘤内实性成分比例常高于50%,增强扫描卵巢性索间质肿瘤多呈轻度渐进性强化,而SO囊内软组织密度多呈甲状腺样明显均匀强化。
④卵巢囊腺瘤:分为浆液性囊腺瘤与黏液性囊腺瘤。浆液性囊腺瘤多为单房囊性占位,囊液密度均匀,水样密度,囊壁薄,囊内无分隔或纤细,易与囊实性SO鉴别;黏液性囊腺瘤囊壁和囊内分隔厚薄不均,不同分隔间囊内密度可不均匀,囊液可含黏蛋白而呈高密度;较难与囊性SO鉴别,CT上高密度囊腔和T2极低信号囊腔有助于SO的诊断。
⑤卵巢囊腺癌:好发于老年患者,多呈囊实性,囊壁或间隔不规则增厚,实性成分形态不规则,囊性区边界不光滑锐利,常伴腹盆积液,可伴淋巴结增大,CA125明显增高;而SO间隔光滑,多数不伴腹水,CA125正常。
卵巢甲状腺肿极少发生恶变,多见于绝经期妇女,影像学表现多为囊实性肿块,以实性成分为主,与其他卵巢恶性肿瘤相比无特异性。
总之,卵巢甲状腺肿( struma ovarii,SO) 是一种全部由甲状腺组织或以甲状腺组织为主( >50%) 的成熟型畸胎瘤,它属于高度特异的卵巢单胚层成熟型畸胎瘤,较罕见,恶变率低。影像学特点:①单侧囊实性或多房囊性病变;②增强后实性部分或增厚囊壁明显强化;③病变内可见高密度囊腔(CT值70~90HU),增强后不强化;④MR T2WI上病变内可见极低信号小囊,增强扫描无强化;⑤病灶内可见点状钙化或囊壁钙化。


