Neurology:CTA鉴别腔内漂浮血栓和斑块
时间:2022-10-14 20:58:58 热度:37.1℃ 作者:网络
动脉粥样硬化是卒中和TIA众所周知的病因。CTA经常被用作评估颈动脉粥样硬化、测量疾病负荷和预测斑块活动的成像工具。
对于TIA/卒中患者,CTA上可以观察到腔内充盈缺损,可疑为游离血栓(free-floating thrombus,FFT)。这种高危病变常伴随颈动脉斑块,短期内TIA、卒中或死亡风险高达17%。FFT的治疗仍然存在争议,尽管FFT似乎对药物治疗有反应,在治疗开始后一周内血栓消失率高,管腔直径得到改善。
FFT可与CTA上的复杂斑块重叠:两者均表现为不同长度和形态的腔内充盈缺陷。区分这些病变至关重要,因为它影响到了治疗的选择和治疗的紧迫性。虽然狭窄程度大于50%的症状性颈动脉斑块可能需要紧急血运重建,但颈动脉FFT的存在可能会错误地高估狭窄程度,并且最初通常采用药物治疗。此外,如果存在需要有创性血运重建的狭窄,FFT消失后远端栓塞的风险可能降低到最低水平。
以前采用CTA区分FFT和斑块的回顾性研究表明,充盈缺损的头尾(cranial-caudal)长度>3.8mm可以用来区分FFT和斑块,其敏感性和特异性分别为88%和86%。2021年8月来自加拿大的Carlos Torres等在 Neurology 上公布了他们的研究结果,目的对该长度阈值诊断FFT进行验证,并为TIA/中风患者的长度阈值范围提供预测值。
这是一项前瞻性多中心观察研究,共有100例TIA/卒中患者的初次CTA检测到了颈动脉腔内充盈缺损。如果腔内充盈缺损长度未发生变化,则在1周内以及第2周和第4周复查CTA。充盈缺损消失或长度缩短这诊断为FFT,如果4周后充盈缺损形态保持不变则诊断为斑块。
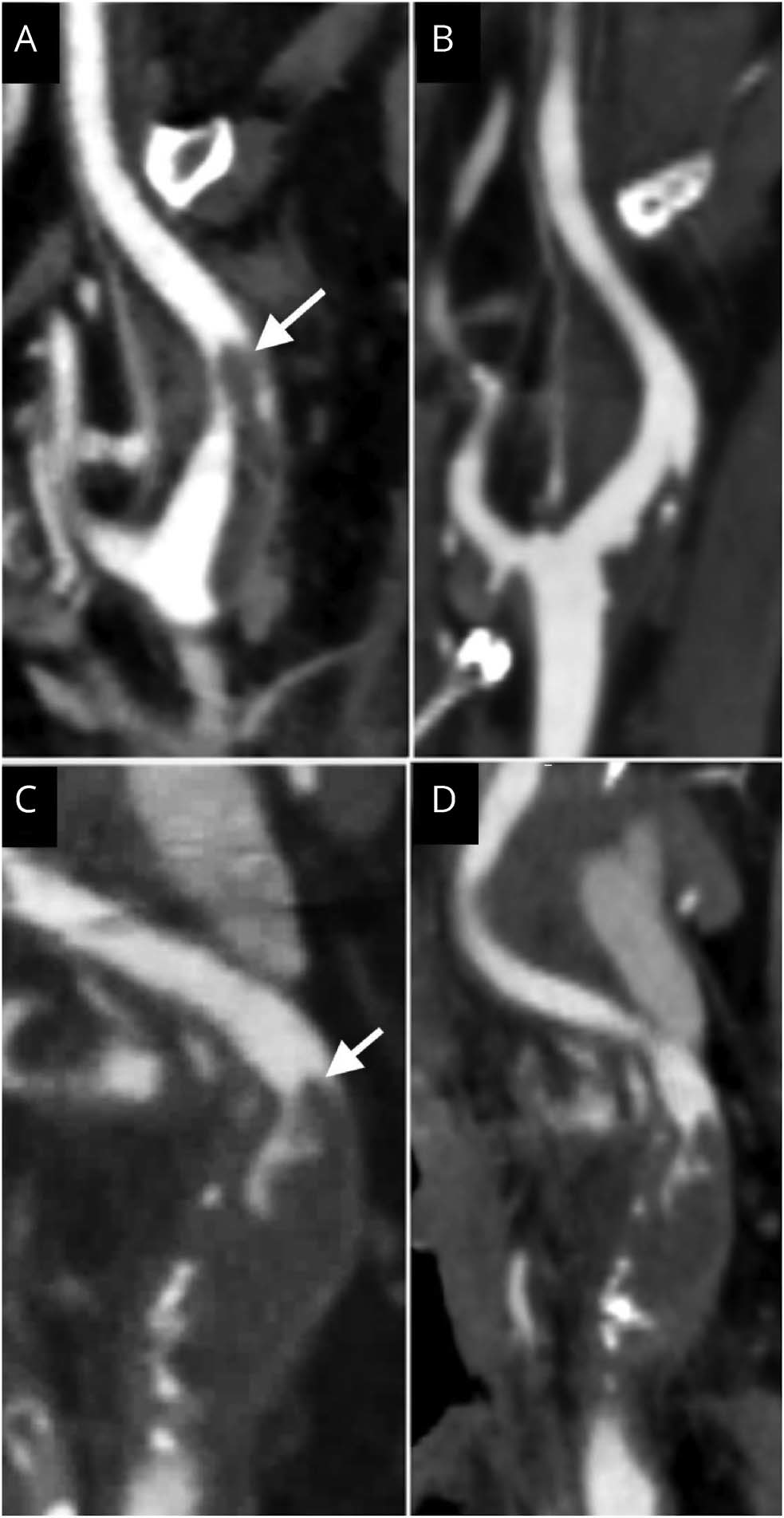
下图,两种类型的颈动脉腔内充盈缺损:两例不同患者颈动脉分叉处的矢状位CTA。基线扫描(A)显示颈内动脉(ICA)近端可见细长的偏心性腔内充盈缺损,手指征(A,箭头)。第5天和第21天的第一次(未提供)和第二次(B)复查 CTA,可见腔内充盈缺陷的头尾长度缩短和体积减小,符合FFT。在另一名患者中,基线CTA扫描可见近端ICA腔内充盈缺损(C,箭头),在3天和30天的第一次(未提供)和第二次(D)复查 CTAA 影像中充盈缺损保持不变,符合斑块:
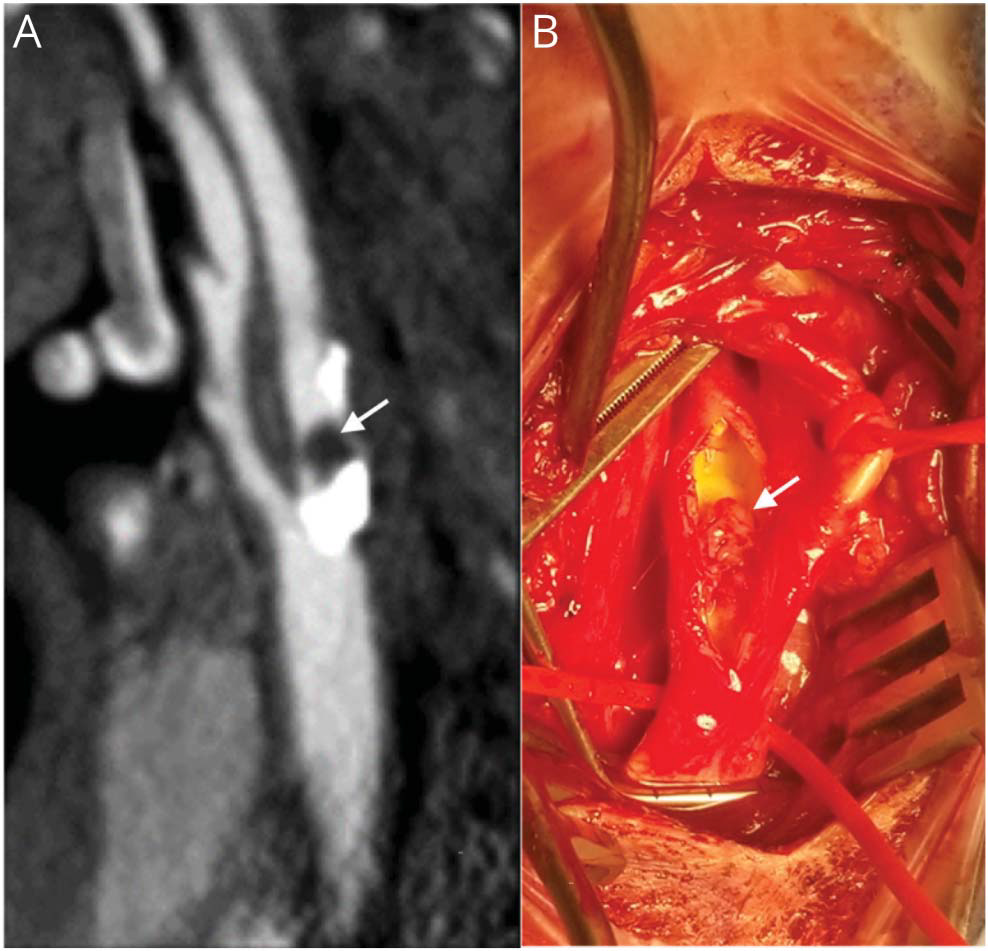
下图,动脉粥样硬化伴随 FFT。A)60岁男性,表现为同侧大脑中动脉卒中,右颈动脉分叉处矢状位IV增强CTA图像。CTA显示腔内充盈缺损,突出到颈内动脉近端管腔(A,箭头)。入院后6天,由于严重狭窄以及充盈缺损对药物治疗无反应,进行了右侧颈动脉内膜切除术。术中发现动脉粥样硬化,并伴随FFT(B,箭头):
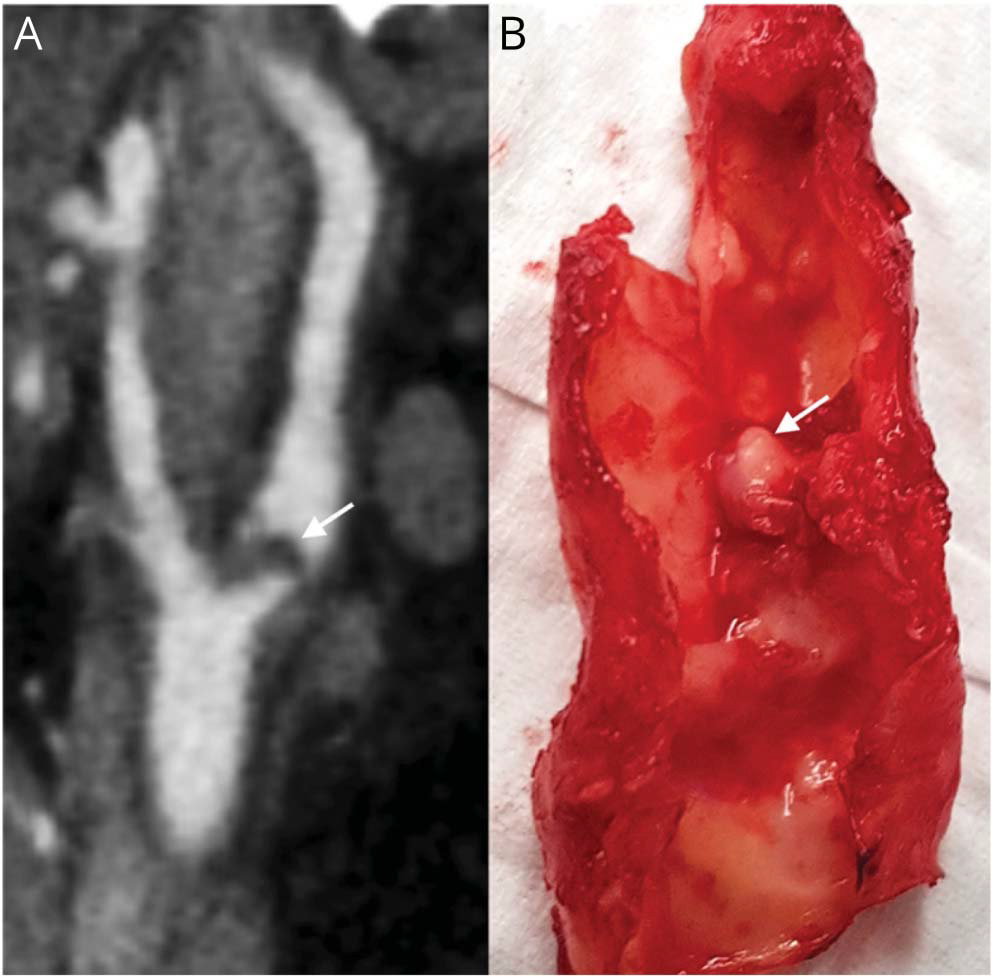
下图,动脉粥样硬化斑块不伴 FFT。80岁男性患者,表现为右侧视力丧失和面部麻木,左颈动脉分叉处矢状位重建IV增强CTA图像。CTA显示腔内充盈缺损突入颈内动脉近端管腔(A,箭头)。由于严重狭窄和药物治疗后腔内充盈缺损持续存在,在入院4天后接受了颈动脉内膜切除术。术中发现偏心性动脉粥样硬化斑块(B,箭头),不伴FFT:
共95例参与者,平均[SD]年龄68[13]岁,61名男性;83名FFT,12名斑块)。阈值>3.8mm诊断FFT的敏感性为88%(73/83)(95% CI 78%–94%),特异性为83%(10/12)(95% CI 51%–97%)(曲线下面积0.91,p<0.001)。最佳长度阈值为>3.64mm,敏感性为89%(83例中的74例)(95% CI 80%–95%),特异性为83%(12例中的10例)(95% CI 51%–97%)。调整后的逻辑回归显示,管腔内充盈缺陷长度每增加1 mm,FFT的几率就会增加4.6(95% CI 1.9–11.1,p=0.01)。
最终作者认为,采用 CTA 上充盈缺损头尾长度的阈值能够精确地区分 FFT 和斑块。


