胸部CT在乳腺成像中有用吗?
时间:2023-01-15 06:01:57 热度:37.1℃ 作者:网络
《乳腺》杂志刊登的一项由德国雷根斯堡大学医院的Martina Georgieva博士领导的研究发现,胸部CT通常与乳腺癌的检测无关,但也许应该是这样的:这种检查方式可以识别因其他原因而接受检查的患者中偶然的、可疑的乳腺病变,其中许多病变是恶性的。
这项研究结果表明,当解释女性患者由于其他原因进行胸部CT扫描时,放射科医师应该记住乳腺癌的可能性。

71岁女性,主诉胸痛并接受胸部CT扫描。(A)增强CT图像显示右乳有一个界限不清的肿块,形状不规则,增强不均匀(箭头);(B)右侧乳腺X光片显示高密度肿块和皮肤增厚;(C)常规超声显示31× 26mm乳腺低回声病灶,形态不规则,边缘模糊,分类为BI-RADS 5;(D)超声弹性成像显示病灶较硬。组织学结果证实为非特殊类型浸润性癌(NST)。
胸部CT可能会偶然发现乳腺病变。尽管胸部CT不能提供乳腺病变分类所需的全部信息,但它似乎有助于评估致密乳腺组织中可疑的肿瘤改变。这最终可能会影响患者管理并导致进一步成像检查。因此,彻底检查乳腺,甚至在其他原因进行的常规胸部CT检查中都至关重要。
当谈到乳腺成像时,CT并不是人们首先想到的成像方式。乳腺X光检查是乳腺癌筛查的金标准,根据组织密度和/或女性患乳腺癌的危险因素,还可以使用超声和乳腺MRI。

85岁男性,患有晚期鳞状细胞癌。他接受了胸部CT检查以进行分期。(A)增强CT图像显示右乳房的椭圆形肿块(箭头);(B)常规超声显示10×13 mm低回声乳腺病变,形状不规则,边缘模糊,归类为BI-RADS 5;(C)超声引导下活检图像(白色箭头)。组织学结果证实为无特殊类型浸润性癌(NST)。
研究人员指出,CT之所以不被视为乳腺成像工具,部分原因在于它所带来的辐射——胸部CT检查的有效剂量在4 mSv到7 mSv之间,远高于乳腺X光检查的有效剂量,范围在0.2 mSv到0.3 mSv之间。
随着CT技术的空间和时间分辨率的提高,它在鉴别乳腺病变方面的功效也提高了。Georgieva及其同事通过一项研究,试图调查胸部CT在识别偶发性乳腺病变方面的表现,该研究包括在2016年1月至2020年12月期间进行的35000次胸部CT检查。CT检查的适应症包括疑似重症肺炎、黑色素瘤或T细胞淋巴瘤的随访,脊柱转移引起的胸痛。

64岁女性,支气管肺炎。(A)轴位CT平扫图像显示右乳房有毛刺状肿块(箭头);(B)右侧乳腺X线片显示相应的毛刺状肿块;(C)常规超声显示低回声病变,形状不规则;(D)超声弹性成像显示病变僵硬,边界清晰。组织学结果证实为无特殊类型浸润性癌(NST)与导管原位癌(DCIS)。
在这些病例中,27名女性中发现了31处偶发性乳腺病变。病灶平均直径2cm;22.2%有钙化。两位放射科医生对这些病变进行了形态学评分,然后将CT表现与通过超声引导穿刺活检或手术切除获得的组织病理学进行比较。
31例乳腺偶发病变中,癌性病变23例(74.2%),良性病变8例。恶性病变中,癌17例,转移瘤6例(淋巴瘤4例,黑色素瘤2例)。良性病变中,血肿2例,脂肪坏死4例,纤维化肿块2例。

79岁女性,腹痛并怀疑患有淋巴瘤。(A)增强轴CT图像显示左乳房呈椭圆形肿块,增强程度不均匀(箭头);(B)左侧乳腺X线片,病灶边缘有标记。组织学结果证实为B细胞淋巴瘤。
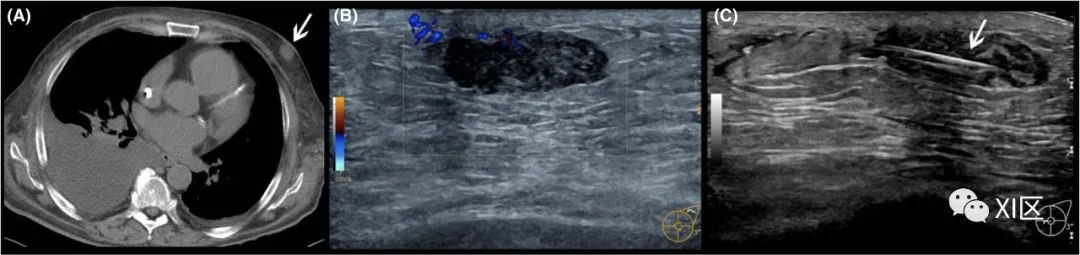
71岁男性,X光片显示膈肌抬高。(A)轴位CT图像显示左乳房有椭圆形肿块(箭头);(B) CCDS显示病变上缘的血管形成略有增加;(C)超声引导的组织活检(白色箭头)的低回声病变的图像,具有平滑的边缘。组织学结果证实为男性乳房发育症。
Georgieva及其同事表示,女性不应定期接受CT检查进行乳腺成像,但放射科医生在阅读其他原因的CT检查时,最好注意观察患者的乳腺健康状况。
放射科医生在常规胸部CT检查中更彻底地检查乳腺组织很重要,并将偶发病变定性为明显良性、不确定或可疑,需要活检。


