胆红素介绍
时间:2023-08-28 18:47:58 热度:37.1℃ 作者:网络
血清胆红素的测定是肝、胆功能检查中的一项重要检测项目。能准确地反映黄疸的程度,对临床诊断隐性黄疸有重要意义。
胆红素是胆汁中的主要色素,为橙黄色,是肝脏功能的重要指标之一。它由血液产生,然后通过肝脏代谢,所以胆红素反映的不仅是肝脏的问题,还有血液系统的问题。
一、胆红素是如何产生的
胆红素(Bilirubin)是血液中红细胞的血红素代谢后的废弃物。主要由血红蛋白转化而来,一克血红蛋白能生成34mg胆红素。当红细胞衰老(红细胞生命周期120天)时,会经过脾脏加以破坏处理而产生胆红素,胆红素会经过肝脏作用并由胆管被排至十二指肠中,最后大部分随着粪便而排出体外。
正常人每日生成胆红素250~350mg,其中80%~85%来自血液循环中衰老的红细胞,其余15%~20%来自骨髓和肝脏,称为旁路胆红素。胆红素对身体而言是废弃物,血清中胆红素过高时,透露出肝脏病变或胆管阻塞等异常讯息,血清胆红素数值的高低代表着异常的严重程度。一般而言,直接胆红素(Bilirubin Direct)在0.5mg/dl以下、总胆红素(Bilirubin Total)在1.3mg/dl以下属正常范围。
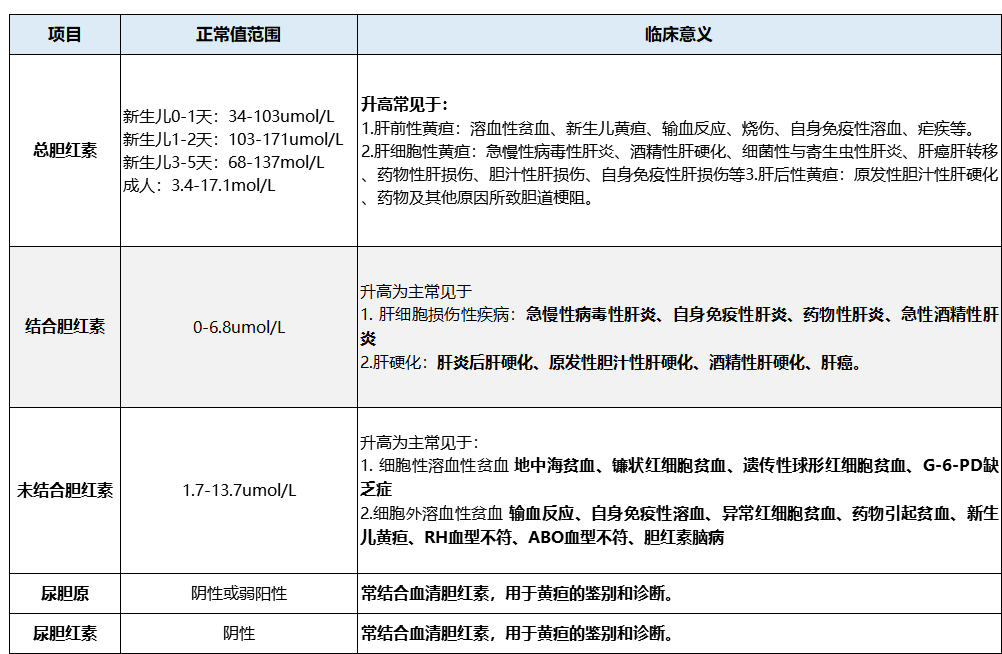
胆红素是临床上判定黄疸的重要依据,亦是肝功能的重要指标。正常血清总胆红素浓度为1.7~17.1μmol/L,其中一分钟胆红素低于3.4μmol/L。
当胆红素超过正常值时即为胆红素高(高胆红素血症)。当总胆红素在34μmol/L时,临床上即可发现黄疸;如血清总胆红素超过正常范围而肉眼看不出黄疸,则称为隐性黄疸,黄疸最常见于肝胆疾病,但其他系统疾病也可出现。
总胆红素(total bilirubin,TBil)是直接胆红素和间接胆红素的总和,胆红素是肝功能的重要指标,也是判断黄疸的主要依据,有助于肝胆疾病和血液疾病的诊断。
间接胆红素是指不与葡糖醛酸结合的胆红素,间接胆红素难溶于水,不能通过肾随尿排出。间接胆红素在肝细胞内转化,与葡萄糖醛酸结合形成直接胆红素(结合胆红素)。
直接胆红素溶于水,能通过肾随尿排出体外。肝脏对胆红素的代谢起着重要作用,包括肝细胞对血液中未结合胆红素的摄取、结合和排泄三个过程,其中任何一个过程发生障碍,均可引起胆红素在血液中积聚,出现黄疸。
直接胆红素被排入胆汁进入肠道,部分会随粪便排出,所以粪便常呈现为黄色。部分被吸收入血,随着尿液排出。还有一部分会被重新吸收进肝脏,形成“肝肠循环”。
二、代谢过程

一、胆红素来源正常红细胞的平均寿命为120天,衰老红细胞所释放的血红蛋白为胆红素的主要来源,占80%~85%,约10%~15%胆红素来自骨髓中未成熟红细胞的血红蛋白,另1%~5%来自肝的游离血红素及含血红素的蛋白质。血红素经微粒体血红素加氧酶催化变为胆绿素,胆绿素由胆绿素还原酶还原为胆红素。
二、胆红素的运输上述胆红素是游离胆红素,因未经肝细胞摄取,未与葡萄糖醛酸结合,故称为非结合胆红素。游离胆红素于血循环中附着于白蛋白上,形成胆红素-白蛋白复合物,运载到肝。
三、胆红素的摄取在肝窦内,胆红素被肝细胞微突所摄取,并将白蛋白与胆红素分离。胆红素进入肝细胞后,由胞浆载体蛋白Y和Z所携带,并转运到光面内质网内的微粒体部分。
四、胆红素的结合 游离胆红素在微粒体内经葡萄糖醛酸转移酶催化,与葡萄糖醛酸基相结合,形成结合胆红素。主要为胆红素葡萄糖醛酸酯,约占结合胆红素总量的75%,其余部分高胆红素血症与葡萄糖、木糖、双糖和甘氨酸结合。
五、胆红素的排泄结合胆红素形成后从肝细胞排出的机制,至今仍不甚清楚,可能经高尔基器运输到毛细胆管微突、细胆管、胆管而排入肠道,但无疑是主动转运、限速和耗能过程,其间并有胆汁酸盐、钠离子的参与。结合胆红素进入肠腔后,由肠道细菌脱氢的作用还原为尿胆原,大部分(每日总量约68~473μmol)随粪便排出,称为粪胆原;小部分(10%~20%)经回肠下段或结肠重吸收,通过门静脉血回到肝,转变为胆红素,或未经转变再随胆汁排入肠内,这一过程称为胆红素的“肠肝循环”,从肠道重吸收的尿胆原,有很少部分(每日不超过6.8μmol)进入体循环,经肾排出。
三、胆红素的指标范围
成年人的总胆红素正常范围在3.4~17.1μmol/L,当超过正常值2倍时,可出现眼睛、皮肤、黏膜等部位黄染,建议就医检查,如果超过正常值10倍,常见于重症肝病,或是阻塞性黄疸。
成年人的间接胆红素正常范围在0~12μmol/L,当超过正常值2倍时,说明出现了溶血,红细胞大量坏死,超过了肝脏的处理能力。此时应该去血液科,检查引起红细胞破坏的原因。
成年人的直接胆红素正常范围在0~6.8μmol/L,超过6.8μmol/L时,说明肝脏可能存在损害的情况,结合间接胆红素的能力下降,需要及时去消化内科或是肝病科就医检查。
四、胆红素升高的临床意义
(一)生理性增高
新生儿生理性黄疸,在新生儿出生后2~3天出现,4~6天达到高峰,7~10天消退,早产儿持续时间较长,除有轻微食欲不振外,无其他临床症状。
长期饮酒、剧烈运动等也有可能引起胆红素增高。生理性因素引起的胆红素偏高一般都会在调节后自行恢复。
(二)病理性增高
1. 直接胆红素增高
主要见于阻塞性黄疸、肝细胞性黄疸、肝癌、胰头癌、胆石症、胆管癌等。
(1)以直接胆红素增高为主,直接胆红素在总胆红素中所占比例大于30%。主要见于:肝外胆管阻塞(胆结石、胰头癌等);肝内胆管阻塞(广泛肝内胆管结石、华支睾吸虫病等);肝内胆汁淤积(肝炎、药物性肝病、妊娠期多发性黄疸等)。
以直接胆红素增高为主者,常有发热、腹痛、呕吐等症状,胆红素浓度逐渐增高,一般>170 μmol/L,尿胆红素阳性,粪中尿胆原减少或缺如,碱性磷酸酶明显增高。
2. 间接胆红素增高
常见于急性黄疸型肝炎、急性肝坏死、慢性活动性肝炎、肝硬化、溶血性贫血、血型不合输血、肝细胞性黄疸、严重烫伤、败血症、疟疾、脾功能亢进、恶性贫血、珠蛋白生成障碍性贫血、铅中毒、新生儿生理性黄疸、药物性黄疸、体质性黄疸、哺乳性黄疸等。
以间接胆红素增高为主,血清总胆红素增高,其中间接胆红素占80%以上。主要见于溶血性黄疸、某些药物及检查试剂引起的黄疸、新生儿生理性黄疸等。
(1)以间接胆红素增高为主者,可有输血、特殊药物、感染及溶血家族史等。
(2)血清总胆红素增高,血清胆红素一般<85 μmol/L,其中以间接胆红素增高为主,占80%以上。
胆红素病理性增高应引起高度重视,及时到医院进行治疗,抓住治疗的最佳时机。
总胆红素偏高:
总胆红素的正常值为1.71-17.1μmol/L(1-10mg/L),直接胆红素的正常值为1.71-7μmol/L(1-4mg/L)。
特别说明:一般来说小于34μmol/L的黄疸,视诊不易察出,称为隐性黄疽;34~170μmol/L为轻度黄疽;170~340μmol/L为中度黄疸;>340μmol/L为高度黄疸。
完全阻塞性黄疸340~510μmol/L;不完全阻塞者为170~265μmol/L;肝细胞性黄疽为17~200μmol/L;溶血性黄疸<85μmol/L。指总胆红素的值高于正常值。
五、发现胆红素升高要怎么办
1、分析原因:酗酒、剧烈运动、过度劳累、睡眠不足、高盐高脂饮食、服用药物等原因,都有可能造成胆红素升高。不过这些原因通常为一过性的,在消除原因后,胆红素就会恢复正常。
2、查血、尿、粪常规:看血液是否有遗传、中毒或是其他原因造成的溶血性贫血。看尿液中的尿胆原、粪便中的粪胆原是否升高,可以协助诊断。
3、查消化系统彩超:确认肝脏、胆囊、胰腺是否正常,如果有肝硬化、胆结石、胰头肿瘤等疾病,也会造成胆红素升高。
4、查肝炎系列:检测是否有肝炎病毒感染造成的肝损害,主要检查乙肝的情况。
常见的黄疸类型
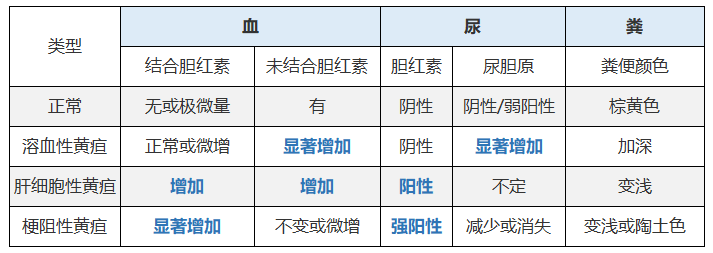
1、溶血性黄疸:当红细胞大量破坏,间接胆红素升高,超过了肝脏的转化能力,使间接胆红素在血中滞留,这时叫溶血性黄疸。
2、肝细胞性黄疸:如果肝脏有问题,比如肝炎等。肝脏将间接胆红素转化为直接胆红素的能力下降,即肝细胞受损,这时会引起直接胆红素和间接胆红素同时偏高的现象,总胆红素偏高。
3、梗阻性黄疸:如果胆道有问题,直接胆红素不能全部排入肠道,而逆流入血,这时叫梗阻性黄疸。即直接胆红素升高,引起总红素偏高。
各种黄疸发生机理
一、溶血性黄疸
红细胞大量破坏(溶血)时,生成过量非结合胆红素,超过肝细胞摄取、结合、排泄能力,致使非结合胆红素潴留于血中而发生黄。
二、肝细胞性黄疸
因肝细胞病变,对胆红素摄取、结合和排泄功能发生障碍,以致有相当量的非结合胆红素潴留于血中,同时因肝细胞损害和(或)肝小叶结构破坏,致结合胆红素不能正常地排入细小胆管,反流入肝淋巴液及血液中,结果发生黄疸。
三、胆汁郁积性黄疸
肝内胆汁郁积从分子细胞学上是指胆汁的生成和分泌减少,以及胆汁流淤滞和浓缩。肝内胆汁郁积或单独出现,或与肝实质损害同时存在,其产生机制颇为复杂,有多种因素参与:
(1)肝细胞质膜的结构与功能改变:肝细胞质膜由液态双层类脂镶嵌蛋白质(载体、受体、结构蛋白和酶类)所组成,质膜上磷脂与胆固醇的含量有一定比例,以维持正常的膜微粘度和膜流动性,与载体移动和Na+-K+-ATP酶(钠泵)活性的关系至为重要。胆汁的生成和分泌以及胆汁溶质的转运和出入肝细胞,取决肝细胞质膜结构及其功能的完好无损。氯丙嗪、雌二醇、石胆酸、内毒素和缺氧等引起肝细胞损害时,均可使质膜胆固醇含量增加,并使膜流动性和钠泵活性降低,致胆汁分泌和胆汁流量减少;
(2)微丝和微管功能障碍:使胆酸的转运、钠水向毛细胆管腔移动及毛细胆管周围协调性蠕动与收缩作用被削弱,致胆汁流量和向前流动性降低;
(3)毛细胆管膜与紧密连接通透性增加,胆汁中溶质分子向周围弥散或反流,致胆汁的水分减少;
(4)胆酸代谢异常:羟化不充分,形成具有毒性的单羟胆酸或石胆酸,使肝细胞和细小胆管上皮坏死。
四、先天性非溶血性黄疸
(1)Gilbert综合征 系因肝细胞摄取游离胆红素障碍及微粒体内葡萄糖醛酸转移酶不足所致。血清内非结合胆红素增高,肝功能试验正常,红细胞脆性正常,胆囊显形良好,肝活组织检查无异常。
(2)Dubin-Johnson综合征 系因肝细胞对结合胆红素及其他有机阴离子(吲哚菁绿、X线造影剂)向毛细胆管排泄障碍,致血清结合胆红素增高,但胆红素的摄取和结合正常。口服胆囊造影剂胆囊常不显影。肝外观呈绿黑色(黑色肝),肝活组织检查见肝细胞内有弥漫的棕褐色色素颗粒(黑色素或肾上腺素代谢物多聚体)。
(3)Rotor综合征 由于肝细胞摄取游离胆红素和排泄结合胆红素均有先天性缺陷,致血中结合胆红素增高为主,吲哚菁绿(ICG)排泄试验有减低。胆囊造影多显影良好,少数不显影。肝活组织检查正常,肝细胞内无色素颗粒。
(4)Crigler-Najjar综合征 系由于肝细胞缺乏葡萄糖醛酸转移酶,致不能形成结合胆红素,因而血中非结合胆红素浓度很高,可并发核黄疸;预后很差。
婴儿高胆红素血症
早产儿血清胆红素>10mg/dl,或足月儿血清胆红素>15mg/dl。高胆红素血症可以是生理性的,或由特殊的原发疾病引起的。必须寻找到引起新生儿高胆红素血症的特殊原因,如败血症、肝外胆管闭锁,因为这些疾病需要特殊的治疗。
五、胆红素偏高的生活方式调整
在查明具体原因或是确诊疾病之后,不要有恐慌情绪,要正确对待自己的病情,配合医生积极治疗。
确定有肝损伤的人,要多注意休息,可以适当进行运动锻炼,但不能过于劳累,而且一定要严格禁酒。人的肝脏是再生能力非常强的器官,只要避免损害肝脏,大多数人的肝功能可以恢复正常,胆红素也可以降至正常。
调整饮食并不能降低胆红素,但多吃优质蛋白、蔬菜、水果,多喝水,少吃脂肪、糖、盐等食物,有助于改善引起胆红素升高的疾病,可以间接降低胆红素。
总结一下,胆红素是肝脏的重要指标之一,分为间接胆红素、直接胆红素、总胆红素。引起胆红素升高的有病理原因也有生理原因,在解读指标时需要3种指标联合分析,大多数的胆红素升高是一过性的,并不会引起不良后果。


