EClinicalMedicine:R/R MCL伊布替尼+硼替佐米后伊布替尼维持治疗的1/2期研究
时间:2023-10-15 23:28:16 热度:37.1℃ 作者:网络
伊布替尼联合硼替佐米治疗MCL
套细胞淋巴瘤(MCL)尚无法治愈,目前多数接受一线治疗的患者会复发并需要后续治疗。伊布替尼单药治疗复发难治(R/R)MCL的汇总分析纳入既往>1线治疗的患者,客观缓解率(ORR)为66.8%,完全缓解率(CR)为24%;随访9.7年的中位无进展生存期(PFS)为10.3个月, CR患者长达67.7个月。PINNACLE研究中硼替佐米单药治疗R/R MCL的ORR为31%,缓解持续时间(DOR)为9.2个月。
TP53 突变患者的病程更具侵袭性,传统和强化免疫化疗的结局均较差。除 TP53 异常(过表达、突变和位点缺失)外,高危 MCL 的病理生物学定义还包括母细胞样/多形性组织学、高危简化和合并套细胞淋巴瘤国际预后指数 (MIPI) 和 Ki67 指数≥30%。
在对硼替佐米敏感或耐药的 MCL 细胞中,伊布替尼和硼替佐米联合给药可协同增加蛋白酶体抑制剂的活性。基于该结果及单药活性和非重叠毒性,欧洲研究者发起一项1/2期多中心研究,联合使用伊布替尼和硼替佐米治疗R/R MCL。结果近日发表于《EClinicalMedicine》。

研究结果
该研究纳入中心确诊为复发难治 MCL 且既往接受≤2线化疗(包括大剂量化疗)后的患者,后经修正为既往任何线数;排除既往接受过伊布替尼或硼替佐米治疗、有 CNS 疾病、既往治疗导致的神经病变≥2级的患者。
1期和2期共纳入58例患者(图1),其中55例患者接受了560 mg 伊布替尼(QD,21天/周期)和皮下硼替佐米1.3 mg/m2(第1、4、8、11天q3w),随后每日 560 mg 伊布替尼维持治疗,直至疾病进展或出现不可接受的毒性,并纳入疗效分析;最早为6个周期,方案修订后联合治疗减少至至少4个周期,以降低其可能的毒性。
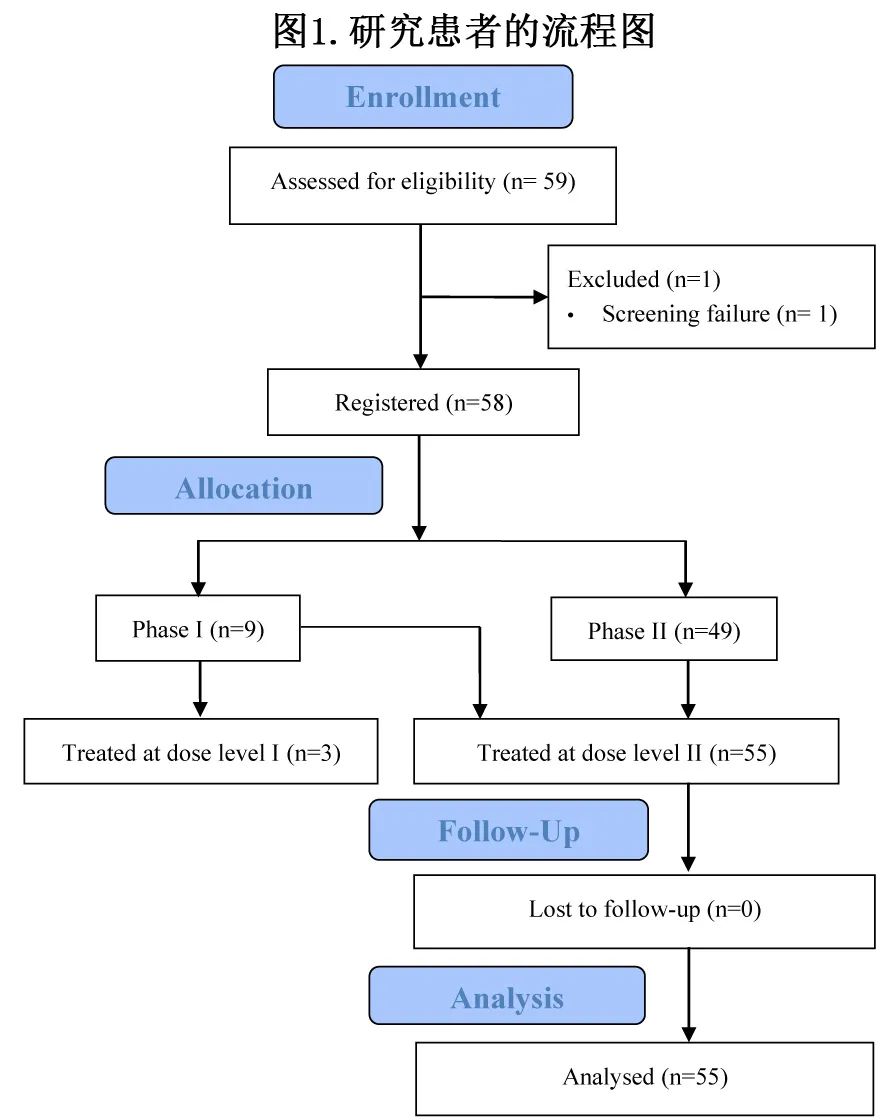
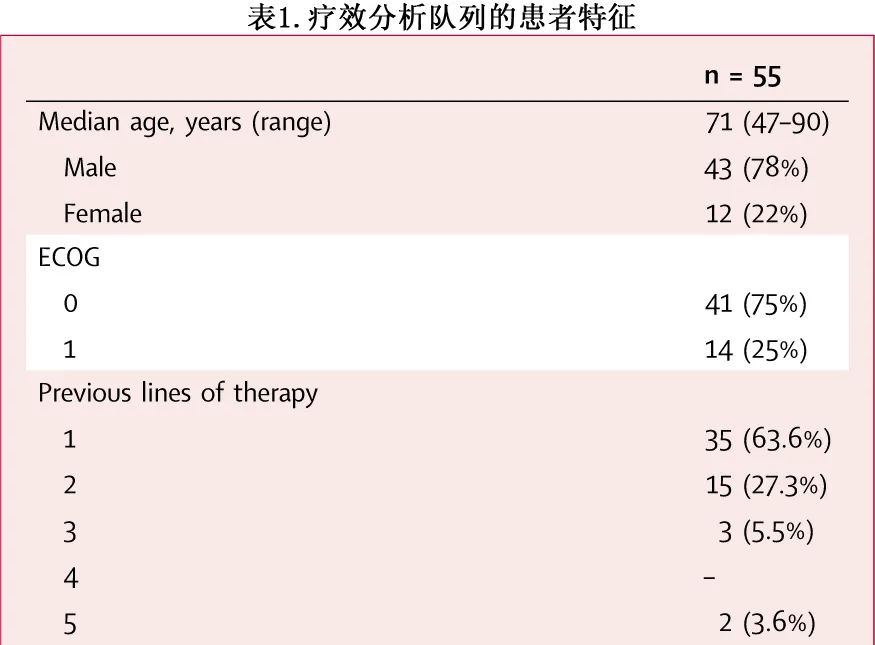
55例患者的基线特征见表1。中位71岁,男性占78%,75%的患者 ECOG 为0。2/3的患者 (35例,63.6%) 既往接受过1线治疗;强化诱导和大剂量巩固治疗计为1线;16/55例 (29%) 患者接受了 BEAM 大剂量化疗和自体干细胞移植。其余20例(共55例,36.6%)患者的治疗为既往最多5线治疗。
1期部分
联合治疗组13例最常见的不良事件 (AE) 为血小板减少(9例患者)、外周多发性神经病变 (PNP)、疲乏和贫血(各6例患者)、腹泻和注射部位反应(各5例患者)。大多数 AE 分级为 G1 和G2。6例患者发生3级AE,包括血小板减少(3例患者)、PNP(3例患者)、肺部感染、淋巴细胞计数降低(2例患者),1例患者发生4级血小板减少。尽管被认为1-2级,但5例患者的非预期 AE 为注射部位反应。
2期部分伊布替尼联合硼替佐米的毒性
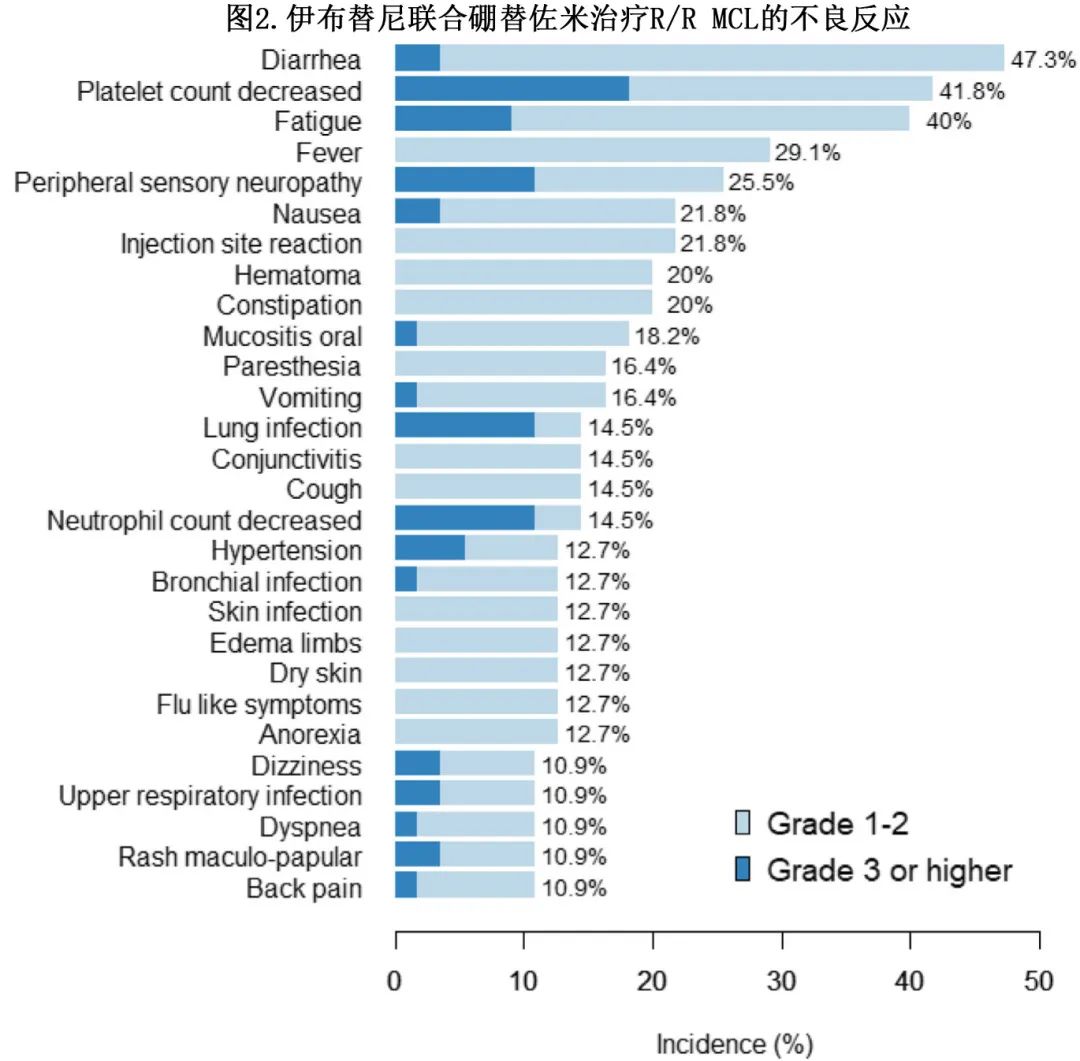
2期中未发生1期之外的非预期毒性。在所有患者中均观察到不良事件,67.3%为3级,21.8%为4级。最常见的毒性为1级或2级腹泻 (36%)、3级感染(25%,主要为肺部)和4级血液毒性(16.4%,主要为血小板减少)。14.5%的患者发生神经毒性但可控(1级和2级)。联合治疗期间,13例患者 (24%) 因疾病进展(6例患者)、拒绝(3例患者)、毒性(2例患者)、AE和延迟(各1例患者)停止研究治疗;42例患者 (76%) 中,因疾病进展(15例)、延迟(3例)、非方案治疗(2例)、干细胞移植、毒性和拒绝(各1例),在维持治疗期间停止研究治疗,其余19例 (35%) 患者在停止研究时仍在接受伊布替尼维持治疗。副作用见图2。
伊布替尼联合硼替佐米治疗R/R MCL的疗效
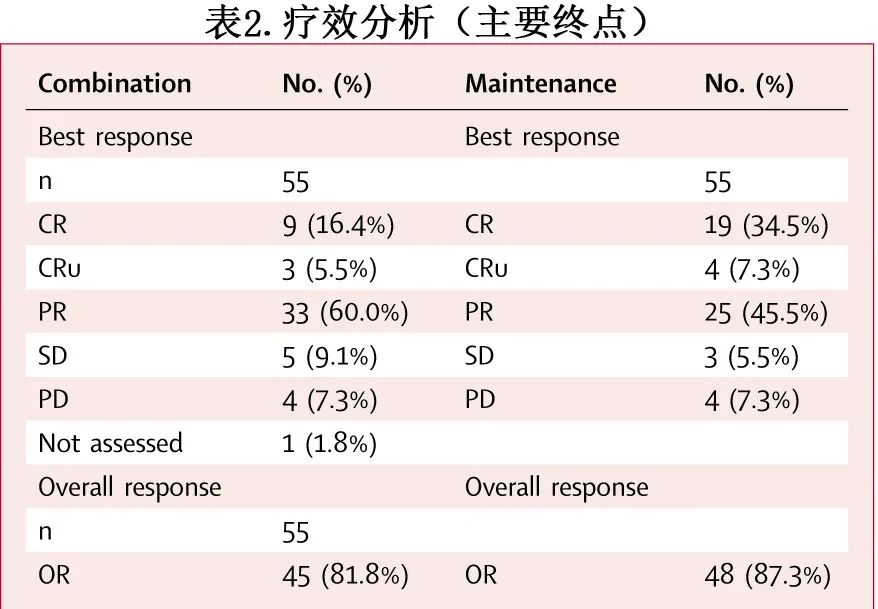
伊布替尼联合硼替佐米治疗的 ORR 为81.8%(表2),达到主要终点(p=0.005)。重要的是,55例患者中的12例 (21.9%) 缓解为未证实的CR(例如,在进入研究时有骨髓浸润的患者在联合治疗结束时未重复进行骨髓穿刺)。鉴于许多中心在计划研究时限制了 PET-CT 的使用,根据Cheson 1999.12采用保守的 CT/MRI 进行缓解评估。继续伊布替尼维持治疗的ORR增加至87.3%,达到 CR(u) 的患者例数增加至41.8%。疗效分析(II期主要终点)的更多详细信息见表2。至最佳缓解的中位时间为2.4个月。联合治疗周期的中位数为6,62%的患者接受≥4个周期;伊布替尼维持治疗的中位持续时间为10.6个月。
中位随访25.4个月,中位缓解持续时间为22.7个月,中位 PFS 达到18.6个月(图3),未达到中位OS。
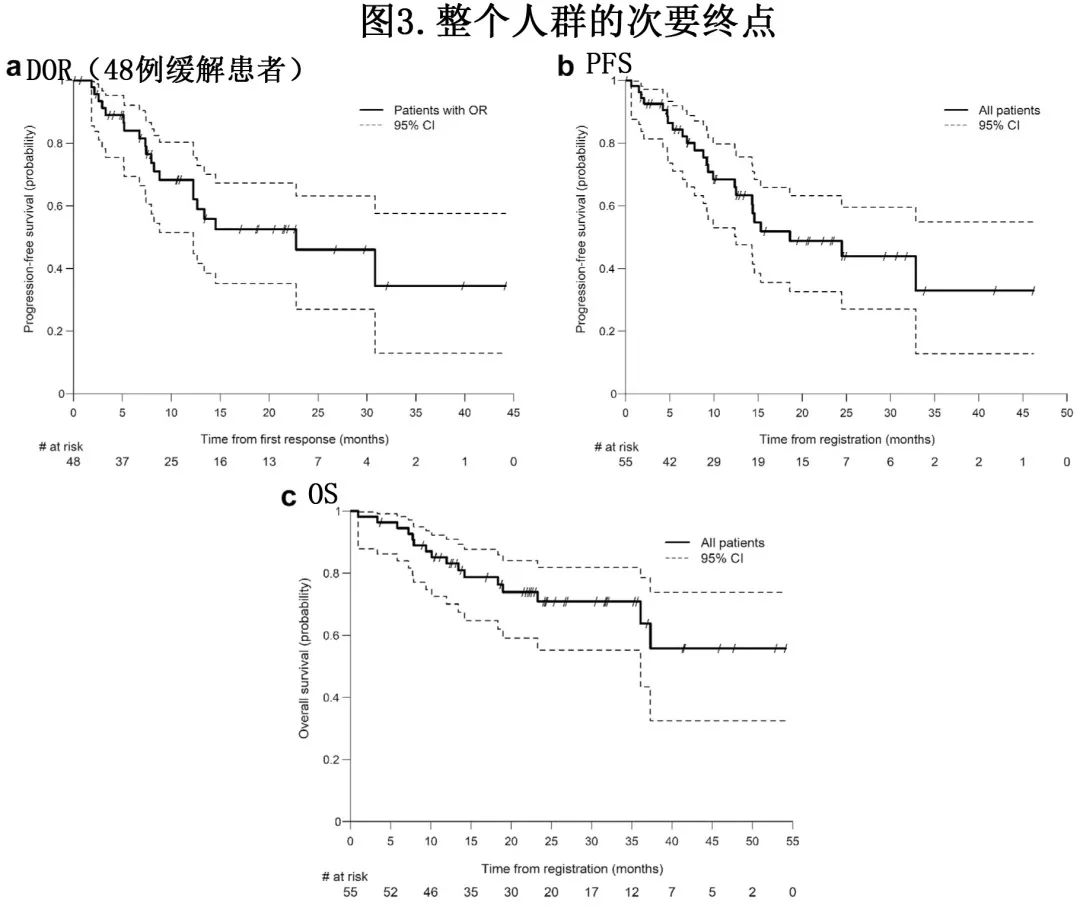
CR/CRu 患者的中位缓解持续时间为30.8个月,而 PR 患者为22.7个月 (图4a);CR/CRu 患者的中位 PFS 为32.9个月,而最佳缓解为 PR 的患者为24.5个月。

转化分析:伊布替尼联合硼替佐米治疗伴高危因素患者的疗效
45/55 (81.8%)的患者具有高危因素的信息,其中34/45例患者 (75.6%) 至少有一个高危特征(Ki-67指数>30%、母细胞样或多形性变异、免疫组化 p53 过表达、TP53突变和(或)缺失)。共有39例患者的 p53 状态信息可用,通过免疫组织化学和测序分析确定 p53 状态之间有91.7%的一致性,高于既往报道。
有趣的是,伊布替尼和硼替佐米联合治疗在具有高危生物学特征的R/R MCL 中达到了有意义的疗效:联合诱导治疗后的 ORR 为74%,在维持治疗期间增加至82%(表3)。
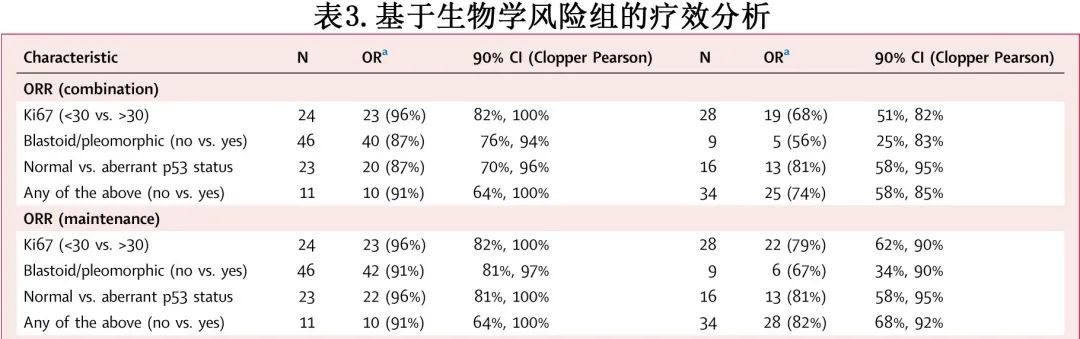
低危组至最佳缓解的时间为2.1个月,高危组为2.4个月。高危人群包括一系列已知的不良生物学特征,尽管数据较小,但与有 p53 异常或任何其他高危特征的 MCL 患者相比,母细胞样或多形性组织学特征的 MCL 患者从联合治疗中获益明显更少:母细胞样和多形性变异患者中位 PFS 仅为4.7个月,而p53异常患者为12个月、存在任何高危特征的患者为15个月(表3,图4b、4c 和d)。
总结
伊布替尼联合硼替佐米治疗55例R/R MCL的ORR 为81.8%,CR(u)为21.8%,随着伊布替尼维持给药(中位10.6个月)可增加至87.3%(包括CR(u)41.8%)。75.6%的患者至少有一个高危特征(Ki-67>30%、母细胞样或多形性变异、p53过表达、TP53突变和(或)缺失),在这些患者中伊布替尼和硼替佐米也有效,ORR为74%,在维持治疗期间增加至82%。中位随访25.4个月,中位缓解持续时间为22.7个月,中位 PFS 为18.6个月,其中CR/CRu 患者分别达到30.8个月和32.9个月。伊布替尼与硼替佐米联合给药的毒性可控,与各药物的已知安全性特征一致:本研究中接受联合治疗的患者中14.5%发生的1级和2级神经毒性;报道中伊布替尼单药的3级感染的发生率为11.5%,本研究与硼替佐米联合治疗时为25%(主要为肺部感染)。此外伊布替尼因 AE 而中止治疗的发生率为10.3%,而在本研究中为9.1%。
伊布替尼联合硼替佐米治疗在复发性或难治性 MCL 患者中显示出持久的疗效,也包括存在高危特征的患者中。作者建议将该联合治疗作为一种新的有效选择,尤其是对于具有生物学高危特征的 MCL 患者,并作为未来纳入适当生物标志物的3期研究的对照药物。
参考文献
Novak U, et al. Combined therapy with ibrutinib and bortezomib followed by ibrutinib maintenance in relapsed or refractory mantle cell lymphoma and high-risk features: a phase 1/2 trial of the European MCL network (SAKK 36/13).EClinicalMedicine . 2023 Sep 22:64:102221. doi: 10.1016/j.eclinm.2023.102221.


