温灏教授:卵巢癌防筛治一体化——复旦肿瘤模式
时间:2024-09-24 16:00:18 热度:37.1℃ 作者:网络
编者按:卵巢癌是女性中较为常见,也是死亡率较高的妇科癌症之一。由于其早期症状不明显,且缺乏有效的筛查手段,很多患者在确诊时已经处于晚期,这使得卵巢癌的治疗和预后面临较大挑战。在2024年长三角妇科肿瘤青年医师学术研讨会上,复旦大学附属肿瘤医院温灏教授发表了《卵巢癌防筛治一体化:复旦肿瘤模式》,从不同角度解析卵巢癌的治疗。【医悦汇】特此整理,以飨读者。
温灏教授通过一个案例来讲解何为复旦肿瘤模式。从2016年至2024年,其团队已为一位患者提供治疗近8年。该患者于2016年9月首次接受诊断,体检和CT扫描显示胸腔和腹腔积液,肿瘤标志物水平显著升高,初步诊断为原发性卵巢癌。

初始治疗
术前评估在治疗中极为关键,其主要目的有两个:首先,评估患者是否适合进行满意切除手术。满意切除的定义存在争议,但普遍接受的标准是,若手术难度和患者风险可控,即使只能达到R1切除,也被视为可接受的满意切除目标。其次,术前评估有助于确定手术的可行性。在国内外学术交流中,Suidan和Fagotti评分系统是常用的评估工具。
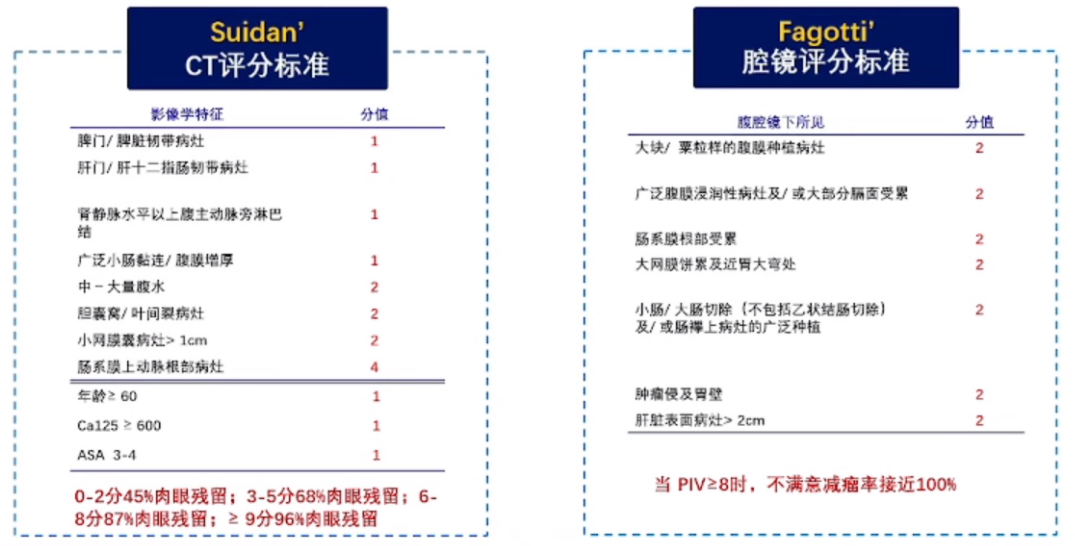
尽管Suidan评分系统在临床上广泛使用,但每个医疗团队也可以根据自身情况制定个性化的评估标准。在实践中,不仅要参考Suidan评分,还采用了其他评分系统,如MSKCC评分。他们发现,即使在评分较高的情况下,患者也有可能接受手术治疗。因此,基于现有研究和会议报告,结合自身经验,复旦大学附属肿癌医院制定了一套评分表格,以客观化评估过程。自2016年以来,其团队都采用了这套评分表来评估患者的手术适应性,这确保了在治疗决策中的一致性和标准化。
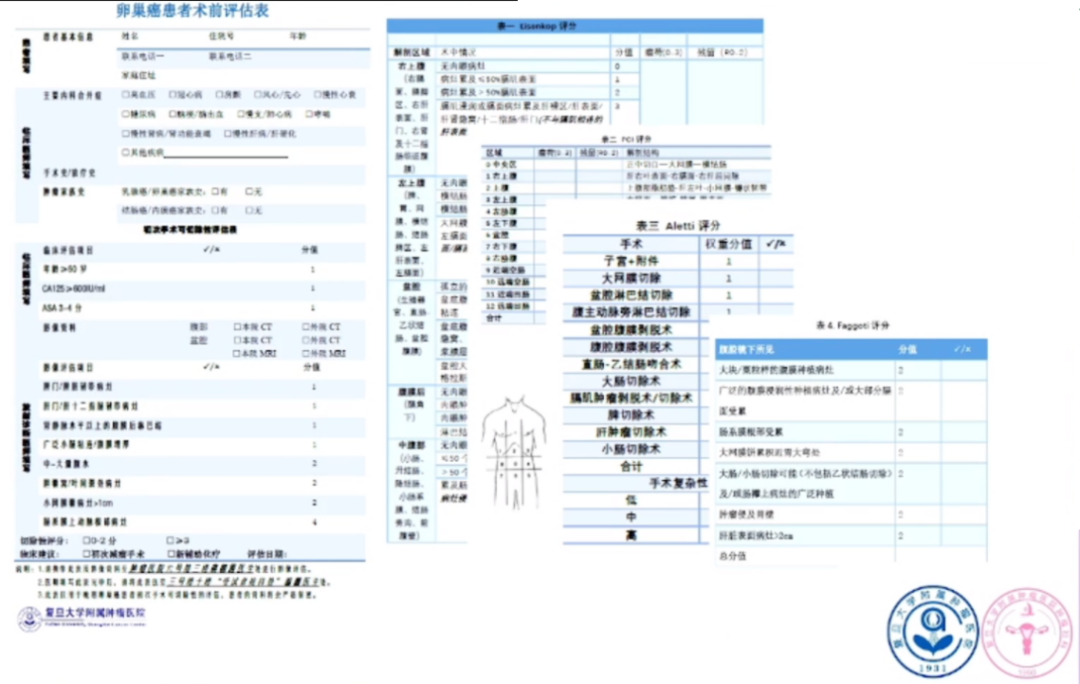
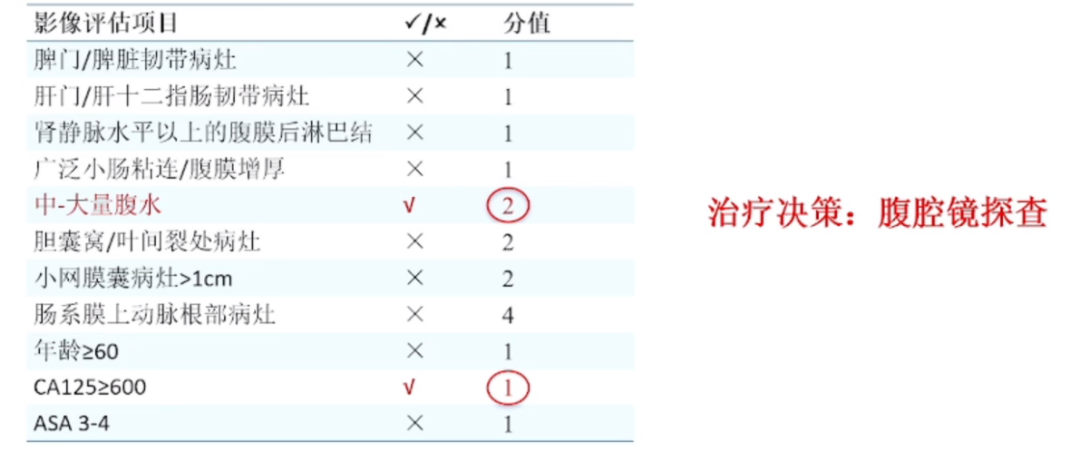
术前评估表是评估患者手术适应性的重要工具。一些人可能会误以为术前评估仅用于确定病灶位置和手术可行性。实际上,术前评估表的分值不仅反映了病灶的位置,还与病灶的分布、生物学行为有关。例如,脾脏韧带的病灶通常可以切除,但分值的高低更多地指示了肿瘤的严重程度,高分数通常意味着肿瘤负荷较重。术前评估是从统计学角度分析了与手术结果相关的指标,并将其整理成表格。所以,在Suidan评估3分的基础上,他们对该患者进行了腔镜探查,发现患者的Piv评分为4分。这个评分是基于解剖学定位并通过统计学模型计算得出的。
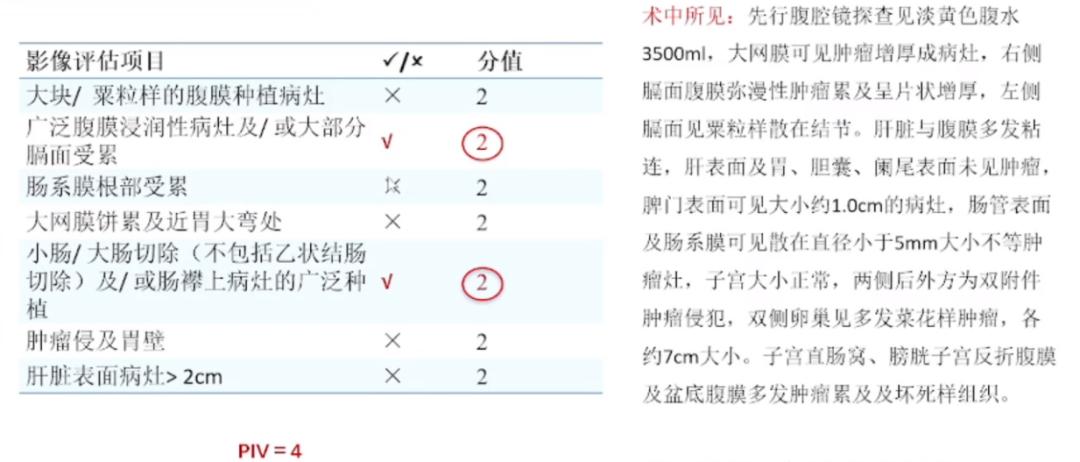
在术中所见的晚期患者中,如果Fagotti评分小于8分,他们考虑进行手术治疗。尽管有争议,但一些国内专家在会议上提出,即使Fagotti评分在8到12分之间,也有机会实现R0切除。然而,对于高肿瘤负荷的患者是否需要手术,目前还存在争议。因此,在2016年时,根据腔镜探查,他们为该患者进行了手术,最后为R1的结果,总体较为满意。
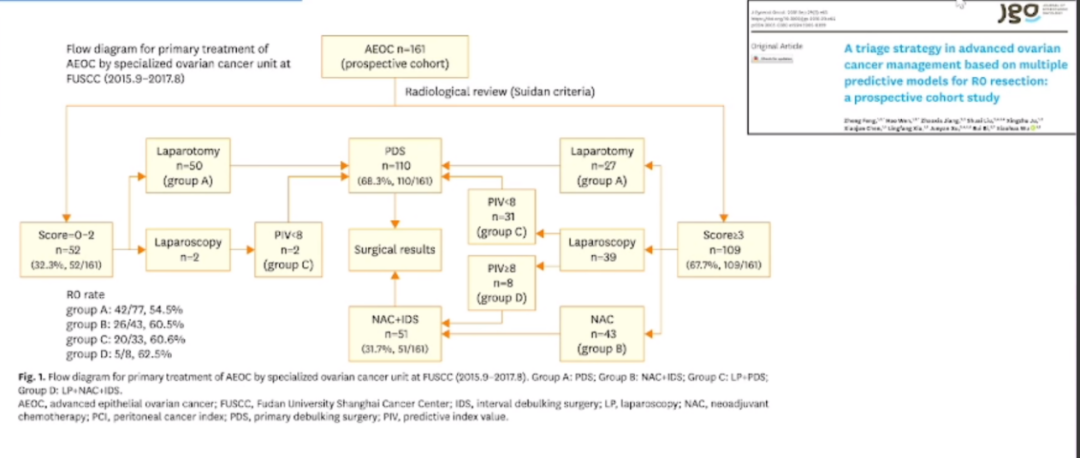
晚期上皮性卵巢癌的初次治疗流程图
在创建这套表格时,他们注意到国外在进行Suidan评分和Fagotti评分,而中国缺乏相应的研究结果。因此,设计了一项以影像学和腹腔镜评估为基础的个体化手术决策课题,将这些评估方法结合起来,因为单独的评估已经存在,但结合起来的评估尚未有。在2018年,复旦的研究团队发表了一篇文章,可能是国内最早的关于使用腹腔镜结合影像技术来评估卵巢癌患者手术可能性的研究。
在此基础上,他们继续探索更先进的技术,比如在Suidan评分模式基础上,利用磁共振成像(MRI)的DWI技术来提升评估的准确性。与CT相比,MRI在识别上腹部病灶,包括肠系膜表面病灶方面更为出色,尤其是DWI弥散成像技术。因此,即使患者已经接受过PET-CT或CT检查,他们仍建议进行MRI检查,以获得更准确的肿瘤评估。研究和实践结果也表明,MRI在肿瘤评估中的分值往往高于PET-CT,这可能意味着MRI能提供更精确的肿瘤服务评估。
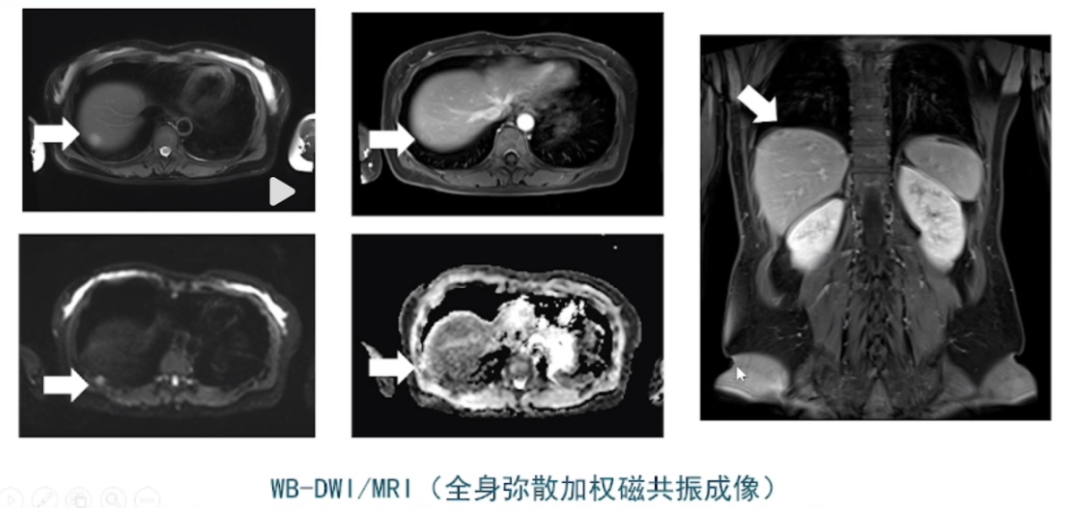
在2018年至2022年期间,其团队对初次卵巢癌患者进行了系统化的核磁共振评估,发现通过Suidan评分系统,预测R0切除概率的阈值已经从3分提高到了5分。在他们中心,小于等于5分的患者,实现R0切除的概率为62.5%。
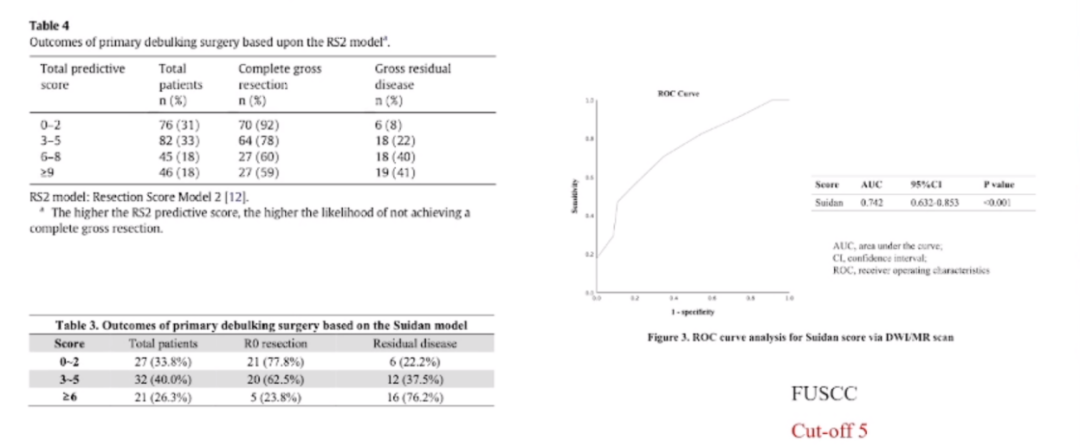
而其研究结果与Suidan团队最新发表的文献相一致,在评分超过5分的患者中,实现R0切除的概率显著下降。因此,他们认为,对于5分以下的患者,如果没有肠系膜根部的病灶,应仍然倾向于初次直接剖腹探查。这表明,随着外科技术的进步和前瞻性验证,原先0~3分的标准已不再适用。技术进步和手术团队技能提升使我们能够采用复旦肿瘤模式,将手术适应症扩展至5分以上。这改变了以往3分以下手术、3分以上不手术的简单划分,即使是3分以上的某些病例,经过选择性评估后,也是可行的。
术后病理及化疗
患者被诊断为ⅣA期宫颈癌,并接受了8个疗程的紫杉醇和卡铂化疗。在2017年3月,患者参与了一项IIT研究,该研究提供了免费的基因检测项目。在2016年至2017年期间,基因检测在国内并不普遍,主要是因为缺乏上市的靶向药物。当时,基因检测的目的更多是为了遗传咨询,以了解疾病是否具有遗传性。

在2015年至2016年期间,中国缺乏关于BRCA2突变率的详细数据。为了填补这一空白,由国内五家研究中心联合开展了一项研究,首次揭示了中国人群中BRCA2突变率为28.5%,尽管初步研究范围有限,但为后续工作奠定了基础。
随着遗传咨询的深入,人们意识到BRCA1和BRCA2两个基因的突变信息并不足以全面评估患者的遗传风险。预防性切除手术通常涉及五个关键基因:BRCA1、BRCA2、RAD51C、RAD51D和BRIP1。因此,为了更全面地了解中国人群的遗传突变情况,研究团队扩大了检测范围,采用了全面的遗传基因检测面板。
在这一过程中,这位患者接受了BRCA2突变检测,同时,为了更全面地评估遗传风险,还对其他相关基因进行了检测,包括STK11等肿瘤相关遗传基因等。
第一次复发
患者在化疗结束后8个月复发,当时肿瘤标志物水平为100 U/mL,病灶位于左肾和胰尾间的软组织。尽管二次减瘤手术是可行的,但患者由于前次手术时间不长,手术意愿不强,因此选择了继续化疗。
化疗后,考虑了几种治疗方案:首先是临床试验,其次是使用贝伐单抗进行维持治疗,第三是考虑使用PARPi抑制剂,如尼拉帕尼、奥拉帕尼或鲁卡帕尼。然而,2018年时这些药物在中国的可获得性并不理想。

因此,患者参加了由吴小华教授领导的NORA临床试验,从2018年5月7日至2022年12月,大约4年时间。在无铂治疗期间,患者经历了55个月的治疗。尽管肿瘤标志物呈上升趋势,但CT扫描未显示异常。通过PET-CT和FAPI成像,发现患者肝包膜出现多发转移,表明疾病再次复发,这一发现是FAPI显像技术的应用结果。
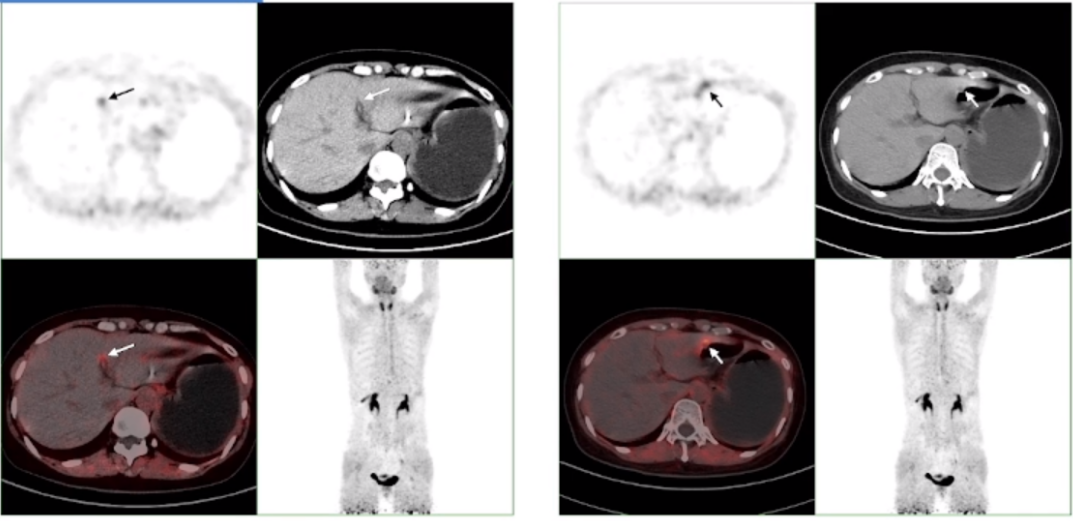
第二次复发
根据评估显示,对于无法进行B超检查的患者,增强影像学检查是必要的,尤其是对于已经接受过靶向药物治疗的复发患者。FAPI显像技术在这方面具有明显优势,因为这类患者的肿瘤组织可能数量有限,但其间质反应强烈。FAPI显像能够揭示这些特点,有助于我们对肿瘤病灶的评估。
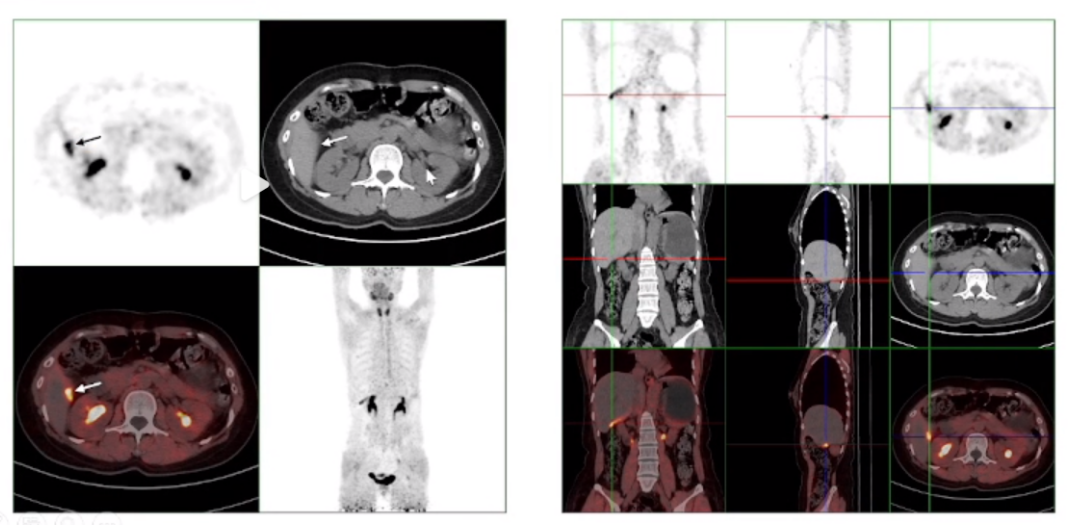
根据指南,寡转移患者可考虑进行二次减瘤手术。在该案例中,患者接受了肝脏肿瘤和胃大弯肿瘤的切除手术。尽管病灶尺寸较小(2-3厘米),但FDG-PET扫描难以检测到,而FAPI显像则能清晰显示。
FAPI VS FDG研究
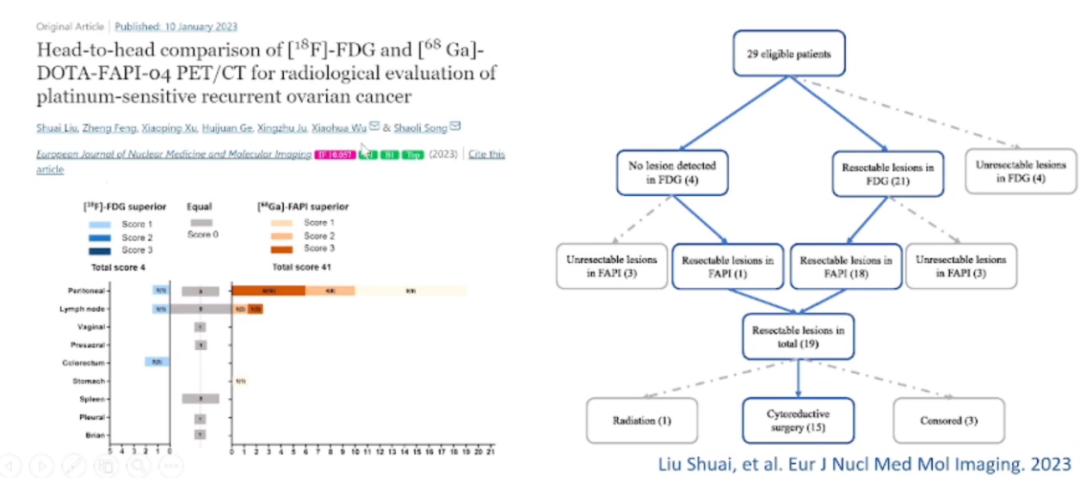
为了进一步探索,其团队专家与核医学科合作,进行了一项iit研究,虽然样本数量有限,但它代表了一些新兴技术领域的探索,对于临床治疗中较为复杂的病例具有潜在的应用价值。该研究已经完成了样本收集,尽管它是一个非随机对照研究,即在特定时间段内,根据患者的实际情况和医生的选择,分别使用了FDG和FAPI。目标是比较这两种方法在二次减瘤手术(R0手术)中的成功率差异。最近的研究表明,使用FAPI的患者可能经过更为严格的筛选,因此FAPI组的结果可能更为优异,R0手术的成功率可能更高。
在这位患者的病例中,可以观察到其病灶具有一个显著特点:它们主要位于纤维组织内,细胞相对分散于纤维组织之中。这种特性使得传统的探针难以检测到这些病灶。因此,在患者经历了二次减瘤手术后,面临着如何继续治疗的挑战。

目前,大家普遍认为使用贝伐单抗(Bevacizumab)后的维持治疗是可行的。然而,对于再治疗的问题,尤其是使用PARP抑制剂(PARPi)后的患者,存在较大的争议,因为这些患者可能会表现出一定程度的耐药性。在这种情况下,如何更有效地维持治疗效果成为了一个关键问题。
而目前的治疗选择相对有限,主要包括PARP抑制剂和抗血管生成药物。虽然也有一些新的治疗药物(如ADC类药物)正在研究中,但这些药物仍处于早期探索阶段,目前还无法获得。尽管如此,但OReo研究则观察到奥拉帕利(Olaparib)在一部分患者中能够改善无进展生存期(PFS),但效果较为有限。
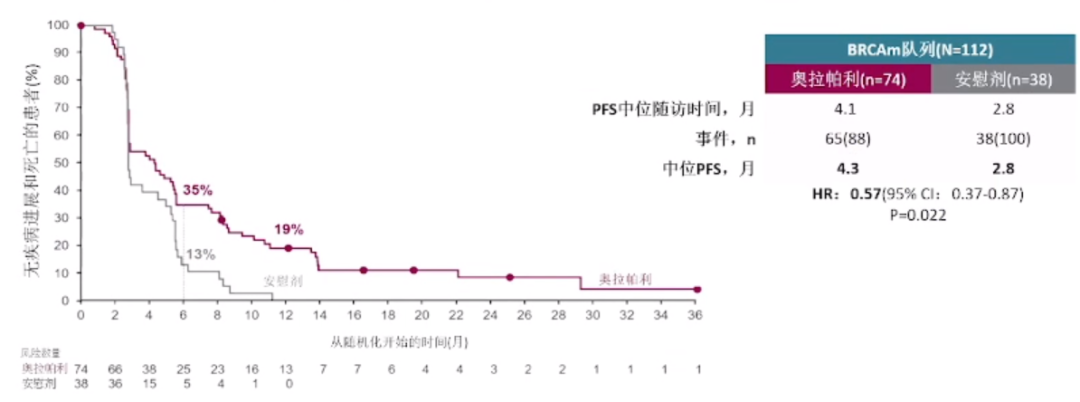
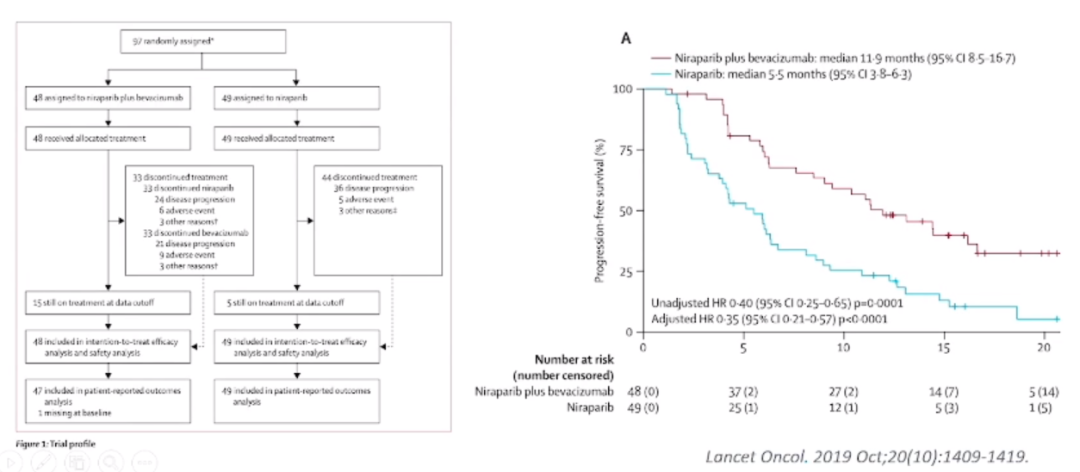
而贝伐单抗对这些患者无疑是有帮助的,国际上一项尼拉帕利(Niraparib)联合贝伐单抗的II期临床试验的结果,Niraparib联合Bevacizumab治疗铂敏感复发卵巢癌相较于单独使用Niraparib,可以显著提高了患者的无进展生存期。
MA-OC-II-005研究
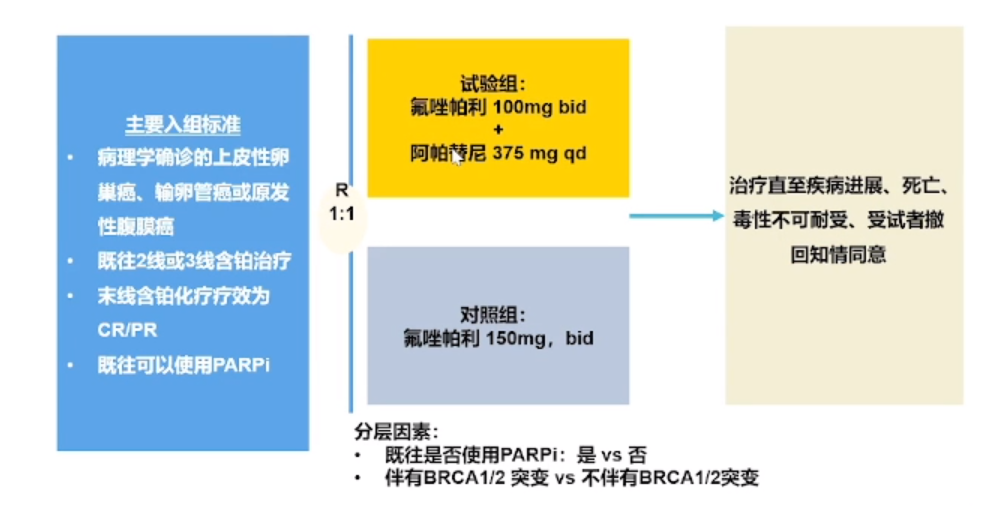
因此,基于该研究,复旦大学附属肿瘤医院团队设计了一种全口服的辅助治疗方案。该方案结合了氟唑帕利(Fluzoparib)和阿帕替尼(Apatinib),用于铂敏感复发卵巢癌的维持治疗,包括那些已经接受过PARP抑制剂治疗的患者,并希望通过这种联合疗法,能够为患者提供更有效的治疗选择。目前,此项研究已完成了一半以上的患者入组工作。从已参与试验的患者可以看到,在患者接受了大约7到8个月的治疗后,部分指标又出现了升高,虽然时间跨度并不长,但从OReo研究中对照组的平均无进展生存期(PFS)大约为3到4个月相比,8个月的PFS已经是一个相当令人满意的成果。当然,这还只是初步判断,要确定两种药物联用是否比单一药物更有效,还需要等到整个研究完成后,才能得出结论。
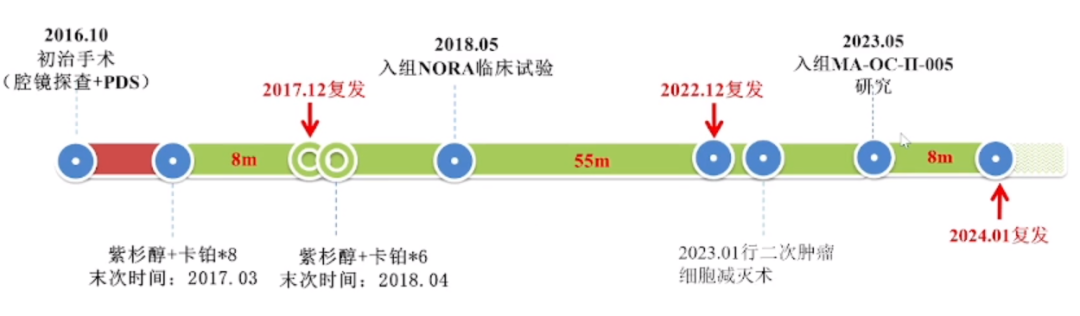
2024年1月,该患者第三次复发,在这位患者的治疗历程中,可以清晰地观察到一个完整的治疗流程。从最初的治疗到经历多次复发,此患者在不同的治疗阶段都可能接触到优质的试验项目。当然,复旦大学附属肿瘤医院还有很多IIT研究,每位患者都可能参与到各种不同的研究中,这些研究可能使他们有机会接触到新的治疗方法和治疗策略。


