论著|老年与中青年抑郁障碍患者非酶抗氧化物水平差异
时间:2024-08-14 17:01:04 热度:37.1℃ 作者:网络
摘 要
目的探索不同年龄阶段抑郁障碍患者非酶抗氧化物水平的差异。
方法纳入抑郁障碍患者135例(包括年龄≥60岁的老年抑郁组63例和<60岁的中青年抑郁组72例),健康对照98名(包括年龄≥60岁的老年对照组46名和<60岁的中青年对照组52名)。测定被试血清非酶抗氧化物尿酸、总胆红素和白蛋白水平。
结果双因素方差分析表明,对于尿酸、总胆红素水平,抑郁因素主效应均有统计学意义(P<0.05),抑郁障碍患者的尿酸[(314.30±85.18)μmol/L vs. (339.68±85.27)μmol/L]、总胆红素[(12.81±6.16)μmol/L vs.(15.09±5.97)μmol/L]水平低于对照(P<0.05)。年龄分组与抑郁因素对白蛋白水平的影响存在交互作用(F=11.059, P<0.001),老年抑郁组患者的白蛋白[(41.05±3.97)g/L vs. (46.01±4.49)g/L]水平低于中青年抑郁组患者(P<0.01)。
结论抑郁障碍患者存在非酶类抗氧化物的异常,老年患者的损害更为突出。
关键词
抑郁症;老年人;非酶抗氧化物;尿酸;胆红素;白蛋白
氧化应激是指当机体受到有害刺激时,体内产生过多活性氧等高活性物质,机体氧化程度超过氧化物清除能力,氧化系统与抗氧化系统失衡,导致组织损伤的过程[1]。体内的抗氧化物包括酶类及非酶类抗氧化物,相较于酶类抗氧化物,尿酸(uric acid, UA)、总胆红素(total-bilirubin, TBIL)、白蛋白(albumin, ALB)等非酶类抗氧化物的指标在临床上更容易检测获得。研究表明非酶类抗氧化物可作为情绪障碍的生物标志物[2],但这些指标也容易受年龄因素影响[3-4]。目前关于非酶类抗氧化物在老年抑郁障碍患者中的研究较少。同时老年抑郁障碍作为不同于中青年抑郁障碍的可能独立的疾病单元[5],在非酶类抗氧化物水平上也需要更进一步的研究。因此,本研究同时探讨年龄及疾病因素对非酶类抗氧化物水平的影响,为抑郁障碍,特别是老年抑郁障碍发病机制的探索提供更多理论基础。
1 对象与方法
1.1 研究对象 选取2020年8月至2023年6月北京回龙观医院住院的抑郁障碍患者。入组标准:①年龄18~80岁;②诊断符合《精神障碍诊断与统计手册第5版》(Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, DSM-5)抑郁障碍诊断标准[6];③未使用抗抑郁药或停药>2周;④17项汉密尔顿抑郁量表(Hamilton rating scale for depression, HAMD)评分≥17分。排除标准:①合并其他精神障碍;②患有明确的中枢神经系统疾病或其他不稳定的躯体疾病,包括发热、感染;③有严重过敏史;④存在物质滥用或正在服用抗氧化药物;⑤妊娠或哺乳期妇女。
对照组采用社区广告方式招募。入组标准:①年龄18~80岁;②未诊断过DSM-5中的任何精神疾病;③无精神障碍家族史。排除标准:①具有严重神经系统疾病或其他不稳定的躯体疾病,包括发热、感染;②存在物质滥用或正在服用抗氧化药物;③有严重过敏史;④妊娠或哺乳期妇女。
研究对象入组后,分别根据年龄分组,年龄≥60岁为老年组,年龄<60岁为中青年组。本研究获得北京回龙观医院伦理委员会的审核批准。被试或家属签署知情同意书。
1.2 研究方法
1.2.1 临床资料收集及症状评估 收集研究对象的一般资料,包括年龄、性别、身高、体质量、受教育年限等。由2位具有3年以上工作经验的临床医生,采用HAMD及汉密尔顿焦虑量表(Hamilton rating scale for anxiety, HAMA)对患者的临床症状进行评估。评估人员在研究开始前进行一致性培训,量表总分的组内相关系数(intraclass correlation coefficient,ICC)≥0.8。
1.2.2 血液样本收集及检测 被试于入组后次日清晨7:00-8:00取空腹静脉血4 mL,采用OLYMPUS AU 2700自动生化分析仪(Beckman Coulter, Brea, California, USA)对当天采集的样本检测血清尿酸、总胆红素、白蛋白水平。所有样本检测2次,结果取平均值。
1.3 统计学方法 采用 SPSS 20.0进行统计分析。抑郁组与对照组年龄、受教育年限、体质指数(body mass index,BMI)、非酶抗氧化物水平等指标符合正态分布,采用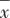 ±s描述。性别采用例数(构成比)描述。两组之间一般人口学比较采用独立样本t检验或χ2检验。采用双因素方差分析的方法检验年龄与抑郁因素对尿酸、总胆红素、白蛋白水平的影响,采用独立样本t检验进行必要的两两比较。各类非酶抗氧化物水平与年龄、性别、量表评分的关系采用Pearson或Spearman相关分析。检验水准α=0.05,双侧检验。
±s描述。性别采用例数(构成比)描述。两组之间一般人口学比较采用独立样本t检验或χ2检验。采用双因素方差分析的方法检验年龄与抑郁因素对尿酸、总胆红素、白蛋白水平的影响,采用独立样本t检验进行必要的两两比较。各类非酶抗氧化物水平与年龄、性别、量表评分的关系采用Pearson或Spearman相关分析。检验水准α=0.05,双侧检验。
2 结果
2.1 一般资料 共纳入135例抑郁障碍患者(抑郁组)和98名健康对照(对照组),抑郁组包括老年抑郁组63例和中青年抑郁组72例,对照组包括老年对照组46名和中青年对照组52名。抑郁组和对照组在年龄、性别、受教育年限、BMI上差异无统计学意义(P>0.05)。见表1。
表1 抑郁组与对照组一般资料Tab.1 General information of depression group and control group

注:BMI,体质指数;HAMD,汉密尔顿抑郁量表;HAMA,汉密尔顿焦虑量表。
2.2 各组非酶抗氧化物水平比较 对尿酸的双因素方差分析表明:年龄主效应无统计学意义(F=3.897,P=0.050);抑郁因素主效应有统计学意义(F=4.239,P=0.041),抑郁症组低于对照组(P<0.05);年龄分组与抑郁因素的交互效应无统计学意义(F=1.034,P=0.310)。见表2。
表2 不同组间非酶抗氧化物水平比较Tab.2 Comparison of non-enzymatic antioxidant levels between different groups
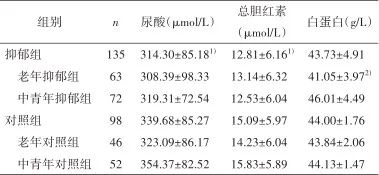
注:1)与对照组比较,双因素方差分析后经独立样本t检验,P<0.05;2)与中青年抑郁组比较,双因素方差分析后经独立样本t检验,P<0.01。
对总胆红素的双因素方差分析表明:年龄主效应无统计学意义(F=0.371,P=0.543);抑郁因素主效应有统计学意义(F=7.212,P=0.008),抑郁组低于对照组(P<0.01);年龄分组与抑郁因素的交互效应无统计学意义(F=1.840,P=0.176)。见表2。
对白蛋白的双因素方差分析表明:年龄主效应有统计学意义(F=32.263,P<0.001),中青年组高于老年组;抑郁因素主效应无统计学意义(F=0.987,P=0.322);年龄分组与抑郁因素的交互效应有统计学意义(F=25.545,P<0.001),老年抑郁组低于青年抑郁组(P<0.01)。见表2。
2.3 抑郁障碍患者一般资料与非酶抗氧化物的相关性 在抑郁组中,白蛋白水平与年龄呈负相关(r=-0.445, P<0.001),与性别(赋值:1=男,2=女)相关(r=-0.239, P=0.006);总胆红素水平与性别相关(r=-0.232, P=0.007),与HAMA评分呈正相关(r=0.219, P=0.011);尿酸与性别相关(r=0.323, P<0.001)。
3 讨论
抑郁障碍是最常见的情感障碍[7]。研究发现,炎症反应异常与抑郁障碍的病理生理机制有关[8],而氧化应激是造成炎症反应异常的主要原因之一[2, 9]。体内的非酶类抗氧化物包括尿酸、总胆红素、白蛋白等[10]。尿酸可以清除活性氧或氮,防止红细胞膜脂质过氧化[1]。通过影响细胞增殖[11]、神经元分化[12]和神经胶质细胞炎症反应[13]等参与抑郁障碍的病理生理过程。胆红素、白蛋白与铜离子螯合后具有清除自由基、减轻自由基对细胞膜损伤的作用[14]。研究显示,上述3种非酶抗氧化物的抗氧化能力占血清总抗氧化能力的85%以上[2]。
本研究发现,抑郁障碍患者尿酸、总胆红素水平降低,尿酸、总胆红素、白蛋白水平与性别有关。既往多项研究也发现抑郁障碍患者存在尿酸及胆红素水平降低[7, 15-16],本研究结果与之一致。但LU等[16]和GONG等[2]的研究发现抑郁障碍患者的尿酸水平高于对照组。另外也有研究观察到抑郁障碍患者与对照组之间尿酸水平没有差异[17]。非酶抗氧化物可能会受研究对象性别、伴有不同疾病特征、使用药物等因素的影响[7, 17-19]。男性的尿酸水平往往会高于女性[20],不同特征抑郁障碍患者的尿酸及其他抗氧化物水平存在差异[21-22],如伴有自杀观念的抑郁障碍患者尿酸水平低于对照人群[7],药物治疗之后的抑郁障碍患者尿酸水平升高[23]。因此,造成研究结果不一致的原因,可能是在GONG等[2]研究中患者组的男性比例高于对照组(45.26% vs. 34.1%),其他两项研究则没有排除药物的干扰,也没有具体评估患者的疾病特征。而本研究选取的研究对象为目前未用药的急性期抑郁障碍患者,患者组与对照组年龄及性别比例一致。
本研究观察到白蛋白水平与年龄呈负相关,既往的研究也提示非酶类抗氧化物水平会随年龄增加而降低[24]。为更深入地探索年龄和抑郁因素对非酶类抗氧化物的影响,本研究按年龄是否大于60岁进一步分组分析,结果发现老年抑郁障碍患者非酶抗氧化物水平更低,年龄以及抑郁因素对白蛋白水平的影响具有交互作用,而尿酸及总胆红素水平主要受抑郁因素的影响。既往尚没有研究在抑郁障碍患者中同时探讨年龄以及疾病两类因素对非酶类抗氧化物的影响。BUOLI等[25]在老年抑郁人群中观察发现,患者的白蛋白以及总蛋白水平较对照组降低。付卫红等[26]的研究发现白蛋白与年龄呈负相关。除外年龄因素,低水平的白蛋白也会增加卒中后老年人抑郁的发病风险[27]。LU等[16]的研究结果提示抑郁障碍患者总胆红素水平降低。老年患者的营养状况差可能会造成白蛋白、胆红素、尿酸水平下降[24]。因此有观点认为白蛋白随年龄缓慢下降是机体老化的自然结果,受机体氧化应激影响相对有限[26]。但本研究结果提示,老年抑郁障碍患者非酶类抗氧化物水平降低,不仅仅是生理性老化的结果,与疾病本身也存在密切关联。老年患者与中青年患者在非酶类抗氧化物水平上的差异,也提示老年抑郁障碍可能存在更严重的氧化应激损伤。
本研究还观察到总胆红素与焦虑量表评分呈正相关,但关联程度较弱。既往有研究观察到尿酸水平与抑郁的严重程度有关[15],同时在其他的情感障碍患者中,观察到尿酸、白蛋白等与临床症状相关[16]。但也有研究没有观察到抑郁障碍、精神分裂症患者的临床症状与各个非酶类抗氧化物之间的关系[7, 26]。因此,总体上有关各个非酶类抗氧化物与临床症状之间的关系,目前尚未得到一致的结论。
综上所述,抑郁障碍患者存在氧化应激损伤,且老年患者的损害更为突出。老年抑郁障碍患者非酶类抗氧化物水平降低,年龄及抑郁因素对白蛋白水平的影响具有交互作用,而总胆红素及尿酸主要受到疾病因素的影响。但由于本研究为横断面研究,样本量较小,未考虑不同抑郁亚型(如自杀行为、精神症状、躯体症状、焦虑特征)等因素,同时白蛋白、尿酸等指标也会受到饮食、运动以及生活方式的影响[28-29],本研究结果存在一定局限性,故在今后的研究中应充分考虑这些影响因素对研究结果的影响,从而更进一步探索抑郁障碍与非酶类抗氧化物的关系。
参考文献:
1. BHATT S, NAGAPPA A N, PATIL C R. Role of oxidative stress in depression[J]. Drug Discov Today, 2020, 25(7): 1270-1276.
2. GONG Y, LU Z, KANG Z, et al. Peripheral non-enzymatic antioxidants as biomarkers for mood disorders: Evidence from a machine learning prediction model[J]. Front Psychiatry, 2022, 13: 1019618.
3. MAURYA P K, NOTO C, RIZZO L B, et al. The role of oxidative and nitrosative stress in accelerated aging and major depressive disorder[J]. Prog Neuropsychopharmacol Biol Psychiatry, 2016, 65: 134-144.
4. BAWUA S A, ICHIHARA K, KEATLEY R, et al. Derivation of sex and age-specific reference intervals for clinical chemistry analytes in healthy Ghanaian adults[J]. Clin Chem Lab Med, 2022, 60(9): 1426-1439.
5. ALEXOPOULOS G S. Mechanisms and treatment of late-life depression[J]. Transl Psychiatry, 2019, 9(1): 188.
6. BATTLE D E. Diagnostic and statistical manual of mental disorders (DSM)[J]. CoDAS, 2013, 25(2): 191-192.
7. AIT TAYEB A E K, POINSIGNON V, CHAPPELL K, et al. Major depressive disorder and oxidative stress: A review of peripheral and genetic biomarkers according to clinical characteristics and disease stages[J]. Antioxidants (Basel), 2023, 12(4): 942.
8. BEUREL E, TOUPS M, NEMEROFF C B. The bidirectional relationship of depression and inflammation: Double trouble[J]. Neuron, 2020, 107(2): 234-256.
9. SIPAHI H, MAT A F, OZHAN Y, et al. The interrelation between oxidative stress, depression and inflammation through the kynurenine pathway[J]. Curr Top Med Chem, 2023, 23(6): 415-425.
10. GAO J, XU W, HAN K, et al. Changes of serum uric acid and total bilirubin in elderly patients with major postischemic stroke depression[J]. Neuropsychiatr Dis Treat, 2017, 14: 83-93.
11. LU Y, ZHANG H, HAN M, et al. Impairment of autophagy mediates the uric-acid-induced phenotypic transformation of vascular smooth muscle cells[J]. Pharmacology, 2024, 109(1): 34-42.
12. DE LIMA J D, DE PAULA A G P, YUASA B S, et al. Genetic and epigenetic regulation of the innate immune response to gout[J]. Immunol Invest, 2023, 52(3): 364-397.
13. WANG Q, ZHAO H, GAO Y, et al. Uric acid inhibits HMGB1-TLR4-NF-κB signaling to alleviate oxygen-glucose deprivation/reoxygenation injury of microglia[J]. Biochem Biophys Res Commun, 2021, 540: 22-28.
14. MORITA M, NAITO Y, ITOH Y, et al. Comparative study on the plasma lipid oxidation induced by peroxynitrite and peroxyl radicals and its inhibition by antioxidants[J]. Free Radic Res, 2019, 53(11-12): 1101-1113.
15. BLACK C N, BOT M, SCHEFFER P G, et al. Uric acid in major depressive and anxiety disorders[J]. J Affect Disord, 2018, 225: 684-690.
16. LU Z, PU C, ZHANG Y, et al. Oxidative stress and psychiatric disorders: Evidence from the bidirectional mendelian randomization study[J]. Antioxidants (Basel), 2022, 11(7): 1386.
17. WIENER C, RASSIER G T, KASTER M P, et al. Gender-based differences in oxidative stress parameters do not underlie the differences in mood disorders susceptibility between sexes[J]. Eur Psychiatry, 2014, 29(1): 58-63.
18. 李艳丽, 谭云龙, 杨甫德, 等. 首发未服药精神分裂症患者血浆非酶抗氧化物浓度分析[J]. 中国神经精神疾病杂志, 2011, 37(2): 80-83.
19. 陈红梅, 陈景旭, 陈大春, 等. 双相情感障碍血清尿酸水平研究[J]. 中国神经精神疾病杂志, 2016, 42(1): 29-33.
20. VREJU A F, PÂRVĂNESCU C D, TURCU-ŞTIOLICĂ A, et al. Time to redefine hyperuricemia? The serum uric acid cut-off level for precipitation might be lower: A pilot study[J]. Rom J Morphol Embryol, 2023, 64(4): 543-548.
21. KONG S, NIU Z, LYU D, et al. Analysis of seasonal clinical characteristics in patients with bipolar or unipolar depression[J]. Front Psychiatry, 2022, 13: 847485.
22. ZHENG B, FAN J, HE R, et al. Antioxidant status of uric acid, bilirubin, albumin and creatinine during the acute phase after traumatic brain injury: Sex-specific features[J]. Int J Neurosci, 2021, 131(9): 833-842.
23. PORCU M, URBANO M R, VERRI W A J R, et al. Effects of adjunctive N-acetylcysteine on depressive symptoms: Modulation by baseline high-sensitivity C-reactive protein[J]. Psychiatry Res, 2018, 263: 268-274.
24. MIKI T, EGUCHI M, KOCHI T, et al. Prospective study on the association between dietary non-enzymatic antioxidant capacity and depressive symptoms[J]. Clin Nutr ESPEN, 2020, 36: 91-98.
25. BUOLI M, LEGNANI F, NOSARI G, et al. Which clinical factors and biochemical parameters are associated with late-life major depression?[J]. Int J Psychiatry Clin Pract, 2023, 27(4): 359-366.
26. 付卫红, 宋佳起, 赵青, 等. 慢性精神分裂症男性患者血清抗氧化物与临床症状的关系[J]. 中国心理卫生杂志, 2020, 34(6): 493-498.
27. PASCOE M C, SKOOG I, BLOMSTRAND C, et al. Albumin and depression in elderly stroke survivors: An observational cohort study[J]. Psychiatry Res, 2015, 230(2): 658-663.
28. MONTEMAYOR S, BOUZAS C, MASCARÓ C M, et al. Effect of dietary and lifestyle interventions on the amelioration of NAFLD in patients with metabolic syndrome: The FLIPAN study[J]. Nutrients, 2022, 14(11): 2223
29. WOŁYNIEC W, SZWARC A, KASPROWICZ K, et al. Impact of hydration with beverages containing free sugars or xylitol on metabolic and acute kidney injury markers after physical exercise[J]. Front Physiol, 2022, 13: 841056.
【引用格式】范宁,张琪,白璐源,等. 老年与中青年抑郁障碍患者非酶抗氧化物水平差异[J]. 中国神经精神疾病杂志,2024,50(4):227-231.
【Cite this article】FAN N,ZHANG Q,BAI L Y,et al. Differences in non-enzymatic antioxidant levels between later-life depression and younger depression[J]. Chin J Nervous Mental Dis,2024,50(4):227-231.
DOI:10.3969/j.issn.1002-0152.2024.04.005


