寻常痤疮再认识:从发病机制到治疗策略
时间:2025-04-05 12:12:13 热度:37.1℃ 作者:网络
寻常痤疮(acne vulgaris)是多种内外源性因素共同作用的好发于青春期的毛囊皮脂腺单位慢性炎症性疾病。围绕炎症发生的病理生理过程,目前认为其发病大致分为3个阶段,早期天然免疫活化导致微粉刺和粉刺的形成,疾病进一步发展导致获得性免疫激活并引起炎性丘疹和脓疱,最后毛囊壁破裂引起的异物反应(foreign body reaction)导致结节和囊肿甚至瘢痕发生。

痤疮是代谢综合征在毛囊皮脂腺单位的反映吗?
近年来研究表明痤疮与高胰岛素血症和IGF-1水平升高密切相关,其变化趋势与痤疮严重程度相一致。IGF-1和胰岛素可通过促进固醇调节元件结合蛋白SREBP-1(脂肪合成的关键转录因子)的表达,从而刺激皮脂腺分泌皮脂。

SREBP1的过度激活,使皮脂分泌量和皮脂内的单不饱和脂肪酸含量增加, 促进痤疮丙酸杆菌定植感染。IGF-1[CA]19基因多态性已被证明与痤疮发病倾向和严重程度风险呈正相关。雄激素过量或雄激素增多症可增加皮脂分泌,加重痤疮。IGF-1可提高肾上腺对促肾上腺皮质激素(ACTH)的敏感性,促进肾上腺生成雄激素。IGF-1可以降低抗应激性基因的表达,抑制抗应激蛋白如抗氧化酶、超氧化物歧化酶和热休克蛋白,增加炎症反应从而加剧痤疮。
IGF‐1及其相关通路逐渐成为痤疮防治中的新靶点,这不但可以解释临床上肥胖、糖尿病、多囊卵巢综合征等患者易发痤疮的现象,也为痤疮患者需要控制脱脂牛奶、高糖饮食等找到理论依据。2019版中国寻常痤疮管理指南提出,胰岛素增敏剂可用于伴肥胖和胰岛素抵抗等特定人群痤疮的辅助治疗,最近也有报道显示二甲双胍在改善无胰岛素抵抗的寻常痤疮患者病情严重度方面与口服多西环素效果相似。而且,传统抗痤疮药物异维A酸可以通过降低P53而作用于IGF‐1下游相关基因发挥抗痤疮作用。考虑到痤疮发病机制的复杂性,IGF‐1及其相关通路在痤疮发生及防治中的作用未来仍需更多研究。
毛囊微生物如何参与痤疮的发生?
毛囊微生物群与痤疮发生密切相关。毛囊中微生物主要包括C.acnes、表皮葡萄球菌、棒状杆菌、马拉色菌等,其中C.acnes与痤疮相关性的研究最为深入。多位点序列分型方法将痤疮丙酸杆菌分为3型,Ⅰ型又分为IA1、IA2、IB、IC。研究发现,IA型痤疮丙酸杆菌定植在痤疮患者毛囊皮脂腺,而IB、Ⅱ、Ⅲ型菌株主要定植在健康人毛囊皮脂腺内;此外,核糖分型鉴定出的痤疮丙酸杆菌发现Ⅳ型和Ⅴ型(ribotype Ⅳ和ribotypeⅤ,RTⅣ和RTV)可能与痤疮发生密切相关,而Ⅵ型(RTⅥ)则与健康人群相关。也有研究表明,来源于克隆复合体CC18的痤疮丙酸杆菌以及常被认为是抗生素耐药的克隆菌株序列类型3(sequence typing3,ST3)与痤疮的发生有关。相比于菌株亚型上的差异,痤疮患者对痤疮丙酸杆菌的易感性也是疾病发生的重要因素。

研究显示,C.acnes代谢产物丙酸等通过PPARα/甘油‐3‐磷酸酰基转移酶3通路诱导表皮细胞的脂质合成和脂类抗菌物质的产生,对皮肤屏障维持起到重要调节作用;C.acnes细菌壁上的病原相关分子模式肽聚糖(peptidoglycan,PGN)可以通过激活芳香烃受体(aromatic hydrocarbon receptor,AhR)反馈性调节人皮脂腺细胞分化并减少脂质合成,提示毛囊微生物可能是皮脂腺脂质分泌的负反馈调节因素。而且,毛囊中不同种微生物之间也存在相互制约,如C.acnes分泌的丙酸可以维持酸性pH,抑制表皮葡萄球菌及化脓性链球菌增殖;而表皮葡萄球菌则通过产生琥珀酸抑制C.acnes增殖并发挥抗炎作用,改变C.acnes和表皮葡萄球菌的比例会诱导激活各种炎症分子包括IL‐1ra、IL‐6、IL‐8、IL‐17、粒细胞集落刺激因子等。
维持皮肤微生态平衡成为痤疮治疗的新方向。一些传统治疗如抗生素应用,虽然临床治疗有效, 但会导致微生态失衡。口服抗生素减少C.acnes的同时,链球菌和葡萄球菌比例上升,会产生类似特应性皮炎患者的皮肤微生物组成。因此,痤疮治疗不应再以“杀死”C.acnes等微生物为目标。近来研究显示,口服和外用益生菌治疗痤疮患者有效。一项临床随机对照试验表明,痤疮患者使用健康型C.acnes活菌作为外用益生菌治疗后皮肤中C.acnes分型多样性增加,非炎症性粉刺数量减少。传统治疗口服异维A酸也被发现可以增加毛囊中C.acnes菌株单基因座序列分型A和D菌株的β多样性,并与痤疮改善密切相关。维持微生物群的平衡特别是恢复C.acnes亚型的多样性是痤疮未来的治疗方向。
痤疮是毛囊皮脂腺分化稳态自我调节的副产物吗?
毛囊皮脂腺导管角化及微粉刺形成是痤疮最早期的病理改变。但临床上微粉刺具有自我转归性,仅部分进展为肉眼可见的粉刺及丘疹/脓疱,说明痤疮皮损尤其早期皮损具有自我调节和转归功能,这种作用与痤疮发生机制密切相关。早在1975年著名痤疮专家Kligman就发现,痤疮患者粉刺皮损周围皮脂腺萎缩,可能是痤疮皮损转归的原因,但具体机制不清。

毛囊上部连接处(junctional zone)干细胞分化方向受多种内外因素和信号通路调节,Lrig1+细胞向前体皮脂腺细胞分化,后者也是具有向皮脂腺细 胞和角质形成细胞双向分化能力的干细胞。Wnt、AhR及转录因子GATA结合蛋白6(GATA binding protein 6,GATA6)等可能在调节中发挥重要作用。小鼠模型研究显示,激活Wnt通路后,可抑制毛囊连接处Lrig1+干细胞向皮脂腺细胞分化,导致皮脂腺萎缩,形成寻常痤疮中粉刺样囊状结构,外用维A酸类药物可部分消除此种皮损。
GATA6也是毛囊皮脂腺连接处干细胞的标志之一,GATA6+Lrig+干细胞负责维持毛囊皮脂腺单位的稳态和修复,上调GATA6表达后,过度角化和脂质过度分泌均减少。在痤疮皮损中,毛囊细胞GATA6表达显著下调,与毛囊干细胞稳态的失衡有关。近来还有研究显示,AhR是调节人皮脂腺细胞双向分化的重要转录因子,其内源性配体众多,包括毛囊中微生物C.acnes细菌壁上的PGN和马拉色菌产生的吲哚等,PGN可以通过AhR影响人皮脂腺细胞向角质形成细胞分化,进而减少皮脂腺分泌,对脂质分泌产生负反馈调节作用;C.acnes也可通过AhR介导激活皮脂腺细胞固有免疫信号Toll样受体2。毛囊微生物在维护毛囊皮脂腺生理尤其是细胞分化中发挥重要的稳态调节作用。
痤疮的发生与转归可能与毛囊皮脂腺分化稳态调节过程相关。在青春期,激素作用下的皮脂腺增大和脂质大量分泌可导致C.acnes等嗜脂微生物增殖,C.acnes等通过固有免疫激活炎症通路的同时,可通过AhR及Wnt通路影响皮脂腺细胞向角质形成细胞分化并导致皮脂腺萎缩;其在促进了毛囊皮脂腺导管角质形成细胞增殖及微粉刺发生的同时又可反馈性导致皮脂腺分泌及C.acnes减少,从而改善微粉刺。当这种动态平衡被某种致痤疮因素打破时就会引起毛囊闭锁并放大相关炎症,进而发生痤疮。因此,微生物(也可能是毛囊中其他物质如异常脂质成分)既是痤疮的激发因素,也是促进痤疮皮损自我转归的因素。痤疮有可能是毛囊皮脂腺分化稳态自我调节的副产物,调节毛囊皮脂腺分化是未来治疗方向。
重度痤疮是轻中度痤疮的自然延续吗?
临床上,结节、囊肿或者瘢痕是重度痤疮的主要标志,约占痤疮患者的10%~20%,这也说明大部分轻中度痤疮并不会发展为重度痤疮,其皮损常终止于粉刺或丘疹脓疱阶段。这提示我们,重度痤疮可能不是简单的轻中度痤疮的自然延续,二者发生机制可能存在差异。近年研究显示,遗传背景下的炎症和免疫反应对重度痤疮的发病起重要作用,与轻中度痤疮相比,重度痤疮可能从早期就存在不同的发生机制。
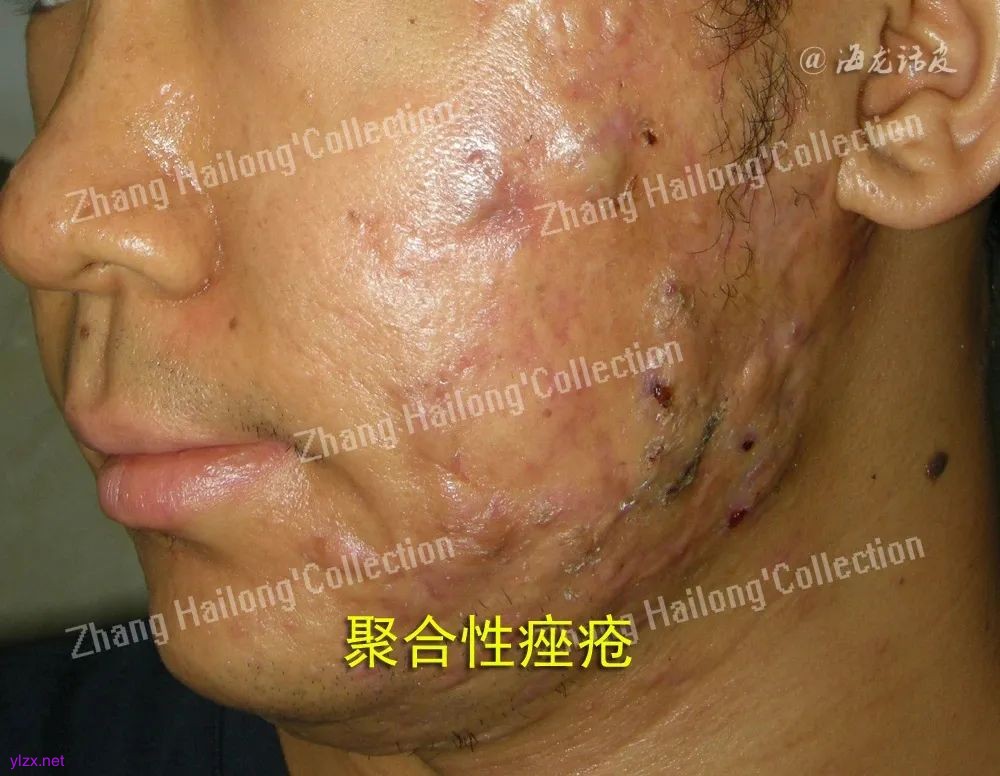
首先,重度痤疮与遗传背景密切相关。一项meta分析系统地分析了与寻常痤疮相关联的基因,汇总出与痤疮发病及严重程度相关的基因位点,包括影响皮脂腺活性及功能的基因如IGF‐1以及影响固有免疫与炎症反应的基因。DNA甲基化分析和多组学分析也揭示了表观遗传和免疫反应在重度痤疮发病机制中的重要作用。
此外,痤疮瘢痕形成中还涉及了胶原纤维和弹力纤维的代谢异常,早期皮损中转化生长因子β的增加影响了细胞外基质代谢,并且与瘢痕形成密切相关。重度痤疮区别于轻中度痤疮最重要的病理改变是毛囊壁的破裂引起的毛囊周围严重炎症反应,早期皮损中出现B细胞/浆细胞显示,重度痤疮可能从起病就存在获得性免疫的激活,这与轻中度痤疮早期以固有免疫激活为主不同。有意思的是,重度痤疮无论从临床表现、毛囊壁破裂还是免疫学改变等都与表现为毛囊闭锁三联征的反常性痤疮非常相似,二者之间的关联仍有待深入研究。
对于重度痤疮,早期积极的预防和治疗非常重要,可以避免形成永久性瘢痕。针对遗传背景下的重度炎症反应,需要根据患者的皮损特点及家族史,评估其发展为重度痤疮的风险,并根据严重程度给予口服异维A酸、光动力治疗或者口服糖皮质激素等,目前已有报道采用IL‐1、肿瘤坏死因子α、 IL‐17以及转化生长因子β抑制剂治疗重度痤疮,但疗效仍不肯定,未来需要在机制上进行更多的探索并开发更有效的治疗手段。
结语和展望
寻常痤疮的病因与发病机制复杂,涉及因素众多。本文从毛囊皮脂腺单位激素调控、毛囊相关微生物、毛囊皮脂腺干细胞分化及重度痤疮发病机制等几个角度回顾了痤疮发病机制中的一些新理念、新进展及其在当前和未来临床防治中的作用和意义,为痤疮防治提供新的思路。
参考文献:
1.鞠强,李嘉祺.寻常痤疮再认识:从发病机制到治疗策略[J].中华皮肤科杂志,2024,4(57):289-294.
2.陆凌怡, 赖慧颖, 鞠强. 痤疮与胰岛素抵抗相关性的研究进展[J].国际皮肤性病学杂志, 2017,43(1):35‐38.
3.李嘉祺, 梁梦晨, 吴心怡,等.中度寻常痤疮患者皮损毛囊内表皮葡萄球菌基因序列分型的初步研究[J]. 中华皮肤科杂志, 2024,57(4):295‐301.
4.参考文献(略).


