肺保护性通气:不仅仅是设置潮气量
时间:2023-08-17 19:37:10 热度:37.1℃ 作者:网络
案例
一名65岁的女性患者,有外周动脉疾病(PAD)和冠状动脉疾病(CAD)病史,5年前接受过CABG手术,出现急性右侧肢体无力,被诊断为MCA分布区缺血性卒中。在使用tPA(纤溶酶原激活剂)和持续症状后,她被插管进行机械取栓。术后,她极度缺氧,FiO2为1.0,PEEP为14 cm H20,饱和度为88%。开始采用肺保护性通气策略,使用容量辅助控制通气,TV为6 cc/kg IBW,上调PEEP并开始吸入依前列醇。患者使用右美托咪定和PRN(必要时)芬太尼镇静。具有代表性的呼吸机波形如下所示。
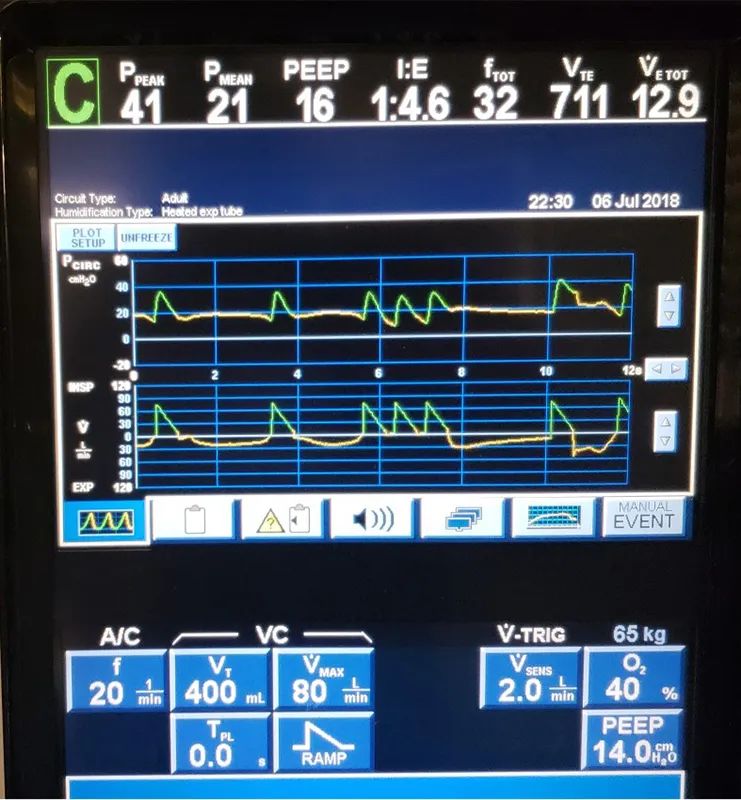
问题
波形揭示了哪些潜在的呼吸机相关肺损伤风险?
-
延迟切换
-
肺损伤
-
自动触发
-
气压伤
回答
答案:D.气压伤
讨论
该患者因双侧浸润和呼吸衰竭急性发作而被诊断为中度 ARDS,但心力衰竭和液体超负荷不能完全解释。为了最大限度地减少呼吸机相关肺损伤 (VALI),特别是宏观和微观气压伤,根据具有里程碑意义的 ARDSNet 研究,制定了 6 cc/kg IBW 的低潮气量策略。此外,为了尽量减少谵妄并促进早期活动,特意尽量减少镇静。
波形图像分别显示了循环和触发异步、过早循环和无效触发。当患者的神经吸气时间相对于呼吸机设定的吸气时间延长时,就会导致切换过早。可以通过流量波形的前两次呼吸来识别过早循环,其中在呼气开始时,呼气流量出现凹口或延迟(呼气流量低于预期),表明患者的吸气力度持续超出呼吸机的预设吸气量时间(红色箭头)。当患者继续对关闭的呼吸机吸气阀进行吸气时,这个问题会导致患者过度呼吸,并可能导致跨肺压升高。
第 3次到第 5次呼吸(红色圆圈)展示了俗称的“呼吸叠加”,但更准确地说可以描述为严重的过早循环。患者相对于机器设定的吸气时间的长时间吸气努力会重复触发呼吸机,从而连续输送预设的 Vt。在这种情况下,患者连续 3 次接受规定的 400 cc (6cc/kg IBW),从而导致吸入潮气量为1200cc或18cc/kg IBW。1.2 L 的潮气量会带来气压伤和容量伤的重大风险,并且与 ARDS 的共识建议完全相反。此外,在标量的最后一次呼吸中,存在触发异步,特别是无效触发(黄色箭头),这很可能是由于在连续三次强制容积呼吸后呼气末容积和压力增加所致。触发和循环异步会增加患者的呼吸功并增加气压伤的风险。
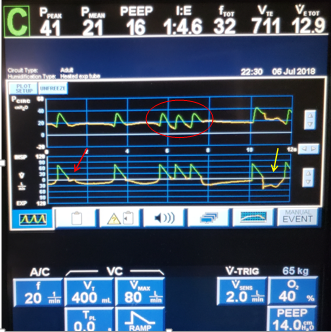
由于这些原因,呼吸机的吸气时间增加(通过降低峰值吸气流量并将潮气量增加至 8cc/kg IBW)。然而,仅靠这些调整并不能解决早切换的问题,因此患者也开始持续输注异丙酚,并间歇性使用维库溴铵进行麻痹,导致 PaO 2改善了50 mm Hg。随后逐渐降低 PEEP,患者在 48 小时内脱离机械通气。
参考文献:
The ARDS Definition Task Force. Acute Respiratory Distress Syndrome: The Berlin Definition. JAMA 2012; 307(23): 2526–33.
The Acute Respiratory Distress Syndrome Network. Ventilation with lower tidal volumes compared with traditional volumes for acute lung injury and acute respiratory distress syndrome. NEJM 2000; 342: 1301-8.
Vasilevskis E, Ely E, Speroff T, et al. Reducing iatrogenic risks: ICU-acquired delirium and weakness-crossing the quality chasm. Chest 2010; 138(5): 1224-33.
Fan E, Del Sorbo L, Goligher E, et al. An official American Thoracic Society/European Society of Intensive Care Medicine/Society of Critical Care Medicine clinical practice guideline: mechanical ventilation in adult patients with acute respiratory distress syndrome. Am J Respir Crit Care Med 2017; 195(9): 1253-63.
Epstein S. How often does patient-ventilator asynchrony occur and what are the consequences. Respir Care 2011; 56(1): 25–35.
Mauri T, Cambiaghi B, Spinelli E, et al. Spontaneous breathing: a double-edged sword to handle with care. Ann Transl Med 2017; 5(14): 292.


