【BCJ】多发性骨髓瘤CAR-T治疗后使用糖皮质激素和托珠单抗不影响预后
时间:2024-06-26 19:01:44 热度:37.1℃ 作者:网络
糖皮质激素和托珠单抗
托珠单抗(TCZ)和糖皮质激素(CCS)是治疗细胞因子释放综合征(CRS)和免疫效应细胞相关神经毒性综合征(ICANS)的主要药物,但关于托珠单抗和糖皮质激素对多发性骨髓瘤(MM) CAR-T细胞治疗疗效影响的数据有限。纪念隆凯特琳癌症中心学者开展一项单中心回顾性研究,旨在评估托珠单抗和糖皮质激素对靶向BCMA或GPRC5D CAR-T细胞治疗复发/难治性MM患者的预后影响,近日发表于《Blood Cancer Journal》。

研究结果
患者及治疗
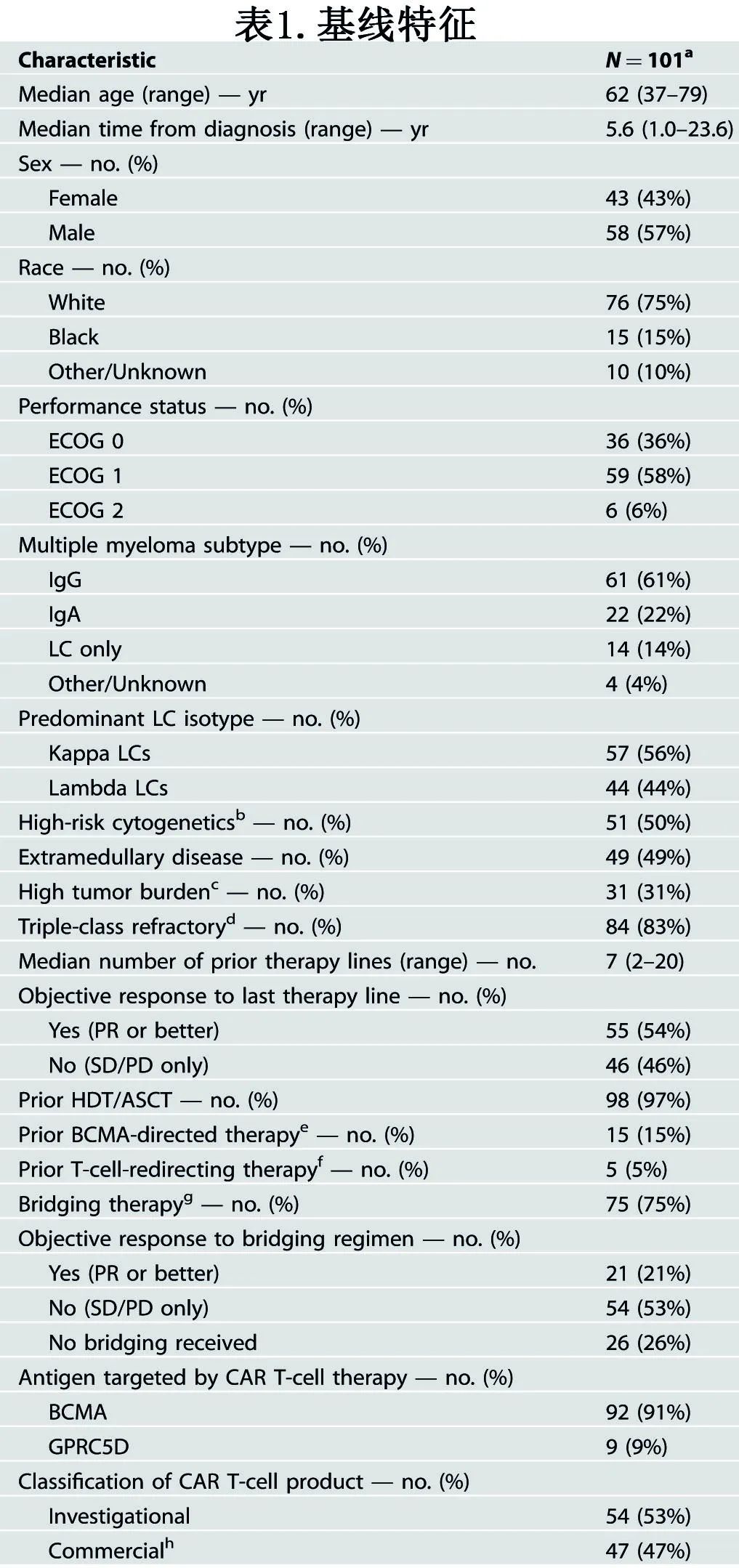
该研究纳入纪念隆凯特琳癌症中心接受靶向BCMA或GPRC5D CAR-T细胞治疗的R/R MM患者共101例(表1)。中位年龄为62岁,既往治疗线中位数为7线。83%为三重难治(triple-class refractory),49%伴髓外病变,50%携带高危细胞遗传学。5%的患者曾暴露于双特异性T细胞衔接剂,15%的患者先前暴露于非细胞靶向BCMA治疗。在T细胞收集和清淋之间,75%的患者接受了疾病控制/减体积的桥接方案。共有92例(91%)患者接受抗BCMA CAR-T细胞治疗,9例(9%)患者接受抗GPRC5D CAR-T细胞治疗。
疗效和安全性
中位随访27.4个月。在给予自体CAR-T细胞治疗后,76/ 101例患者(75%)发生CRS(34%为1级,34%为2级;8%为3级)和14/101例患者(14%)发生ICANS(8%为1级,4%为2级);表2提供了CRS/ ICANS事件及其管理的概况。
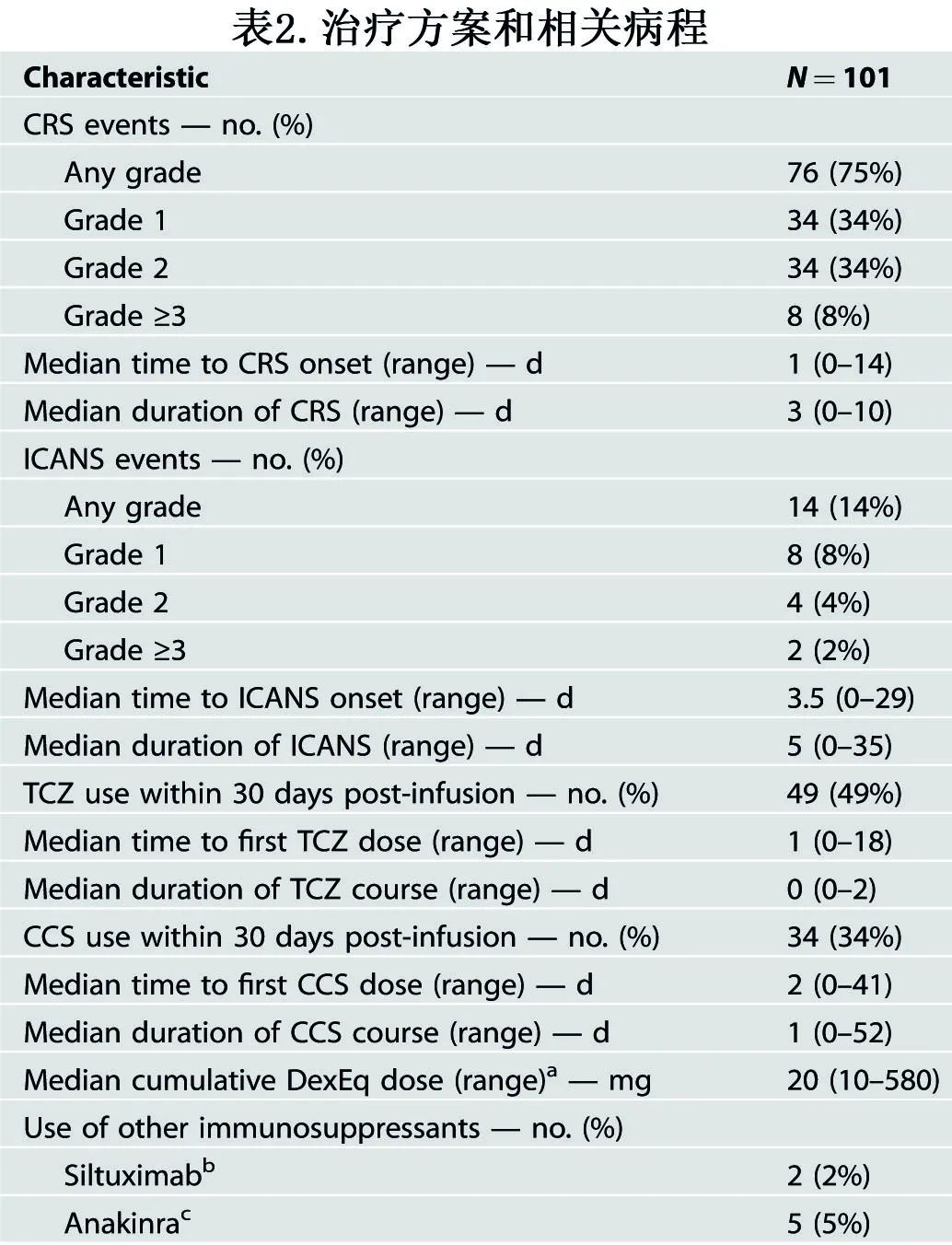
在CAR-T细胞输注后的第一个月,49/101例患者(49%)接受了托珠单抗治疗,34/101例患者(34%)接受了全身性糖皮质激素治疗,后者的中位累积地塞米松等效剂量为20mg。
分析糖皮质激素的影响
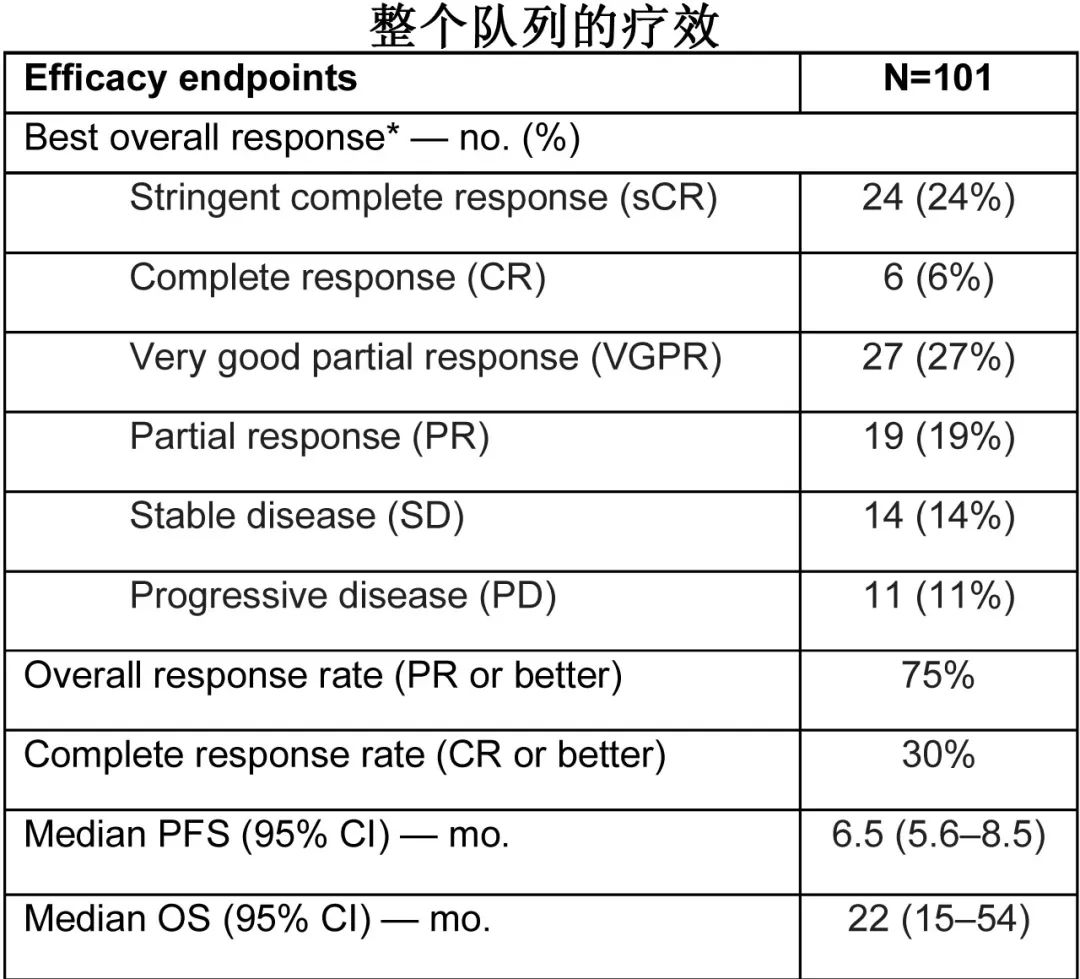
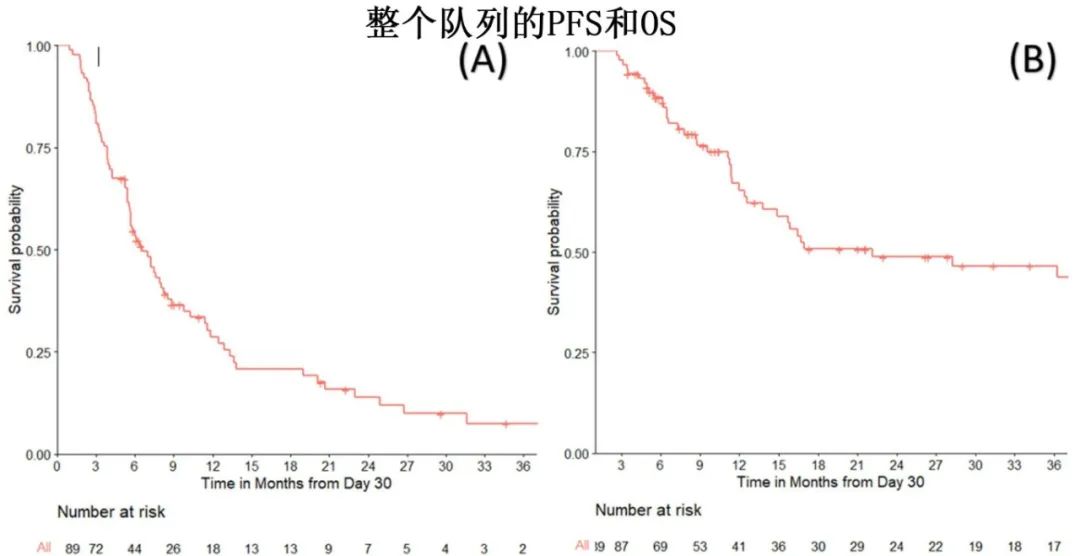
在Kaplan-Meier曲线分析中,在CAR-T细胞输注后30天内接受任何剂量的全身CCS的患者与未接受CCS的患者PFS相似(图1); Cox回归分析也显示,PFS (HR=0.78,P=0.34)或OS (HR=1.77,P=0.09)均无显著差异。如表3所示,糖皮质激素治疗对ORR (85% vs 70%;p=0.10)或CRR (38% vs 25%;P=0.18)均无显著影响。
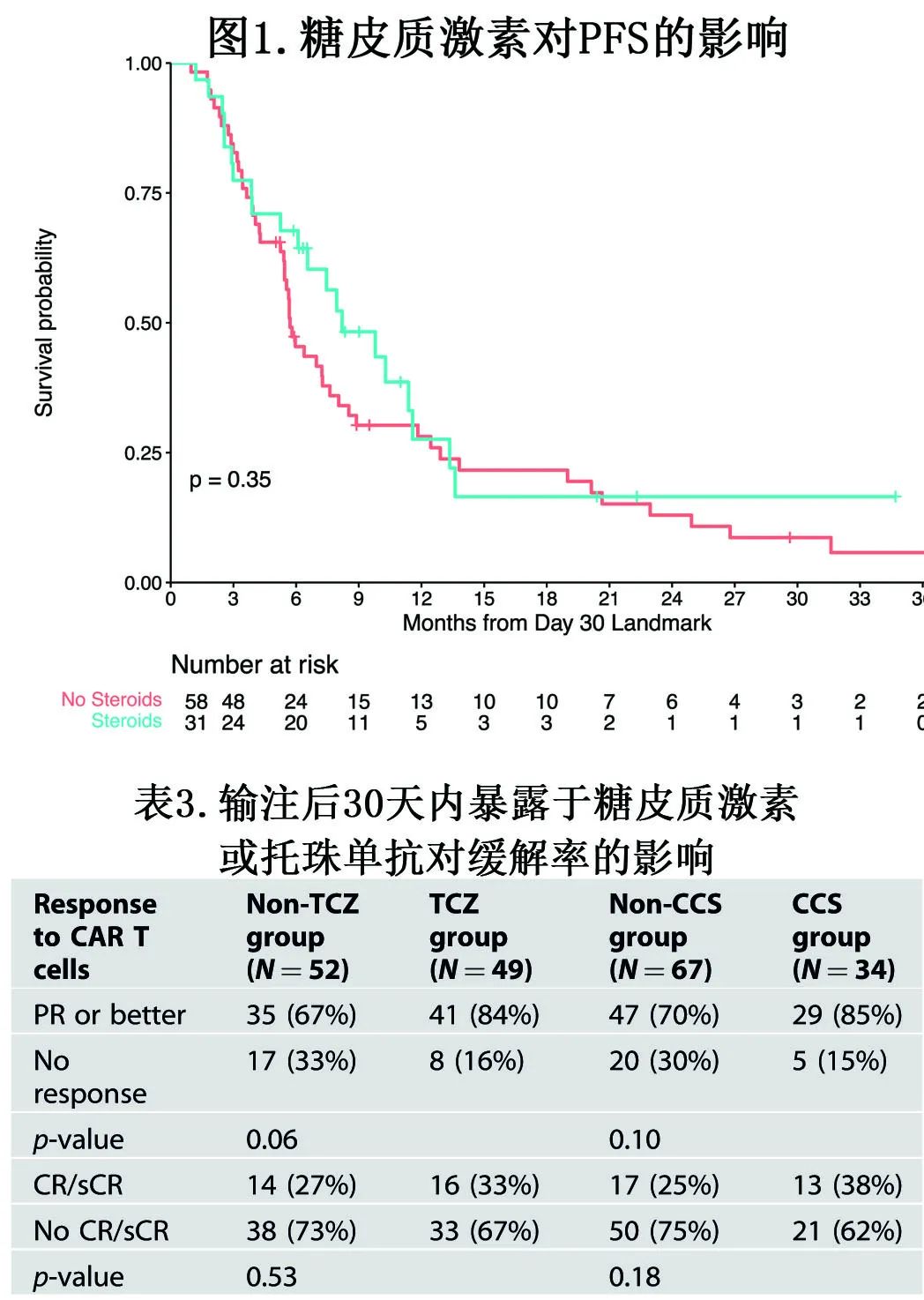
根据中位累积剂量临界值(地塞米松等效剂量20mg)进行分层后,>20mg和0-20mg剂量亚组之间的PFS相当(HR=0.94,P=0.84);总类固醇剂量与OS之间的相关性也无统计学意义 (HR=2.05,P=0.07)。
分析托珠单抗的影响
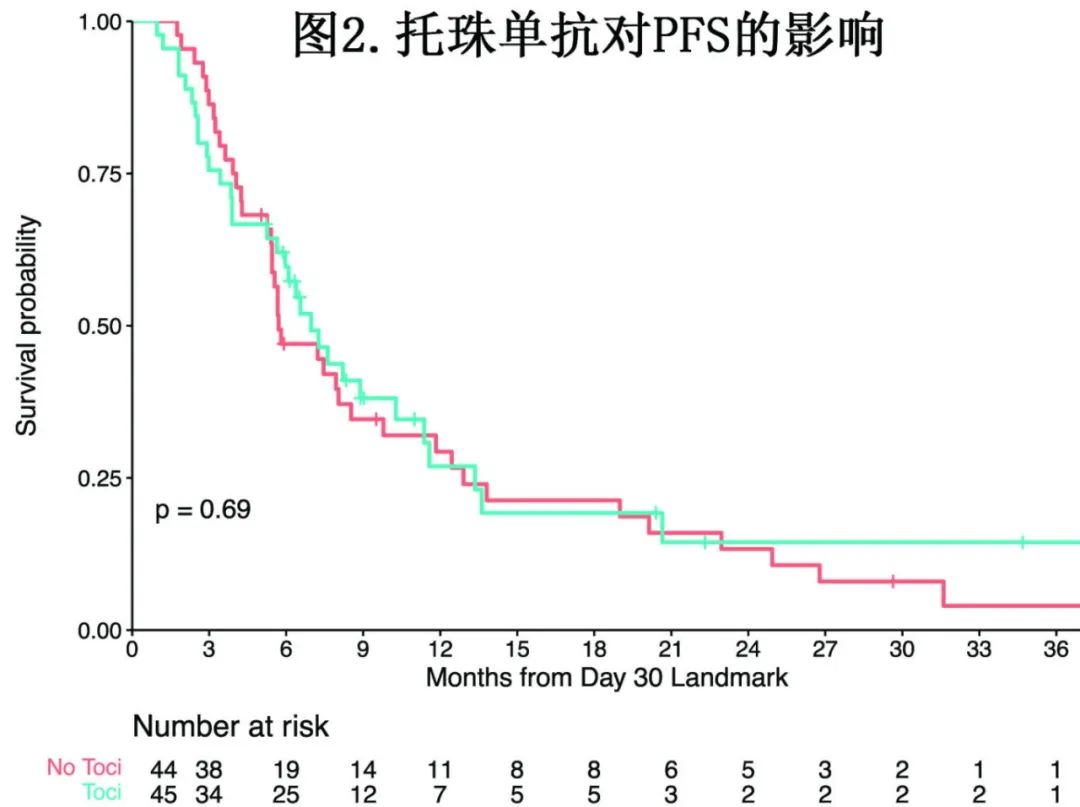
在Kaplan-Meier曲线分析中,在CAR -T细胞输注后30天内接受托珠单抗治疗的患者与未接受托珠单抗治疗的患者PFS相似(图2);Cox回归显示,PFS (HR=0.91,P=0.69)或OS (HR=1.42,P=0.27)均无显著差异。此外,两组的ORR (84% vs 67%;p=0.06)或CRR (33% vs 27%;p=0.53)无显著差异,见表3。
多因素分析
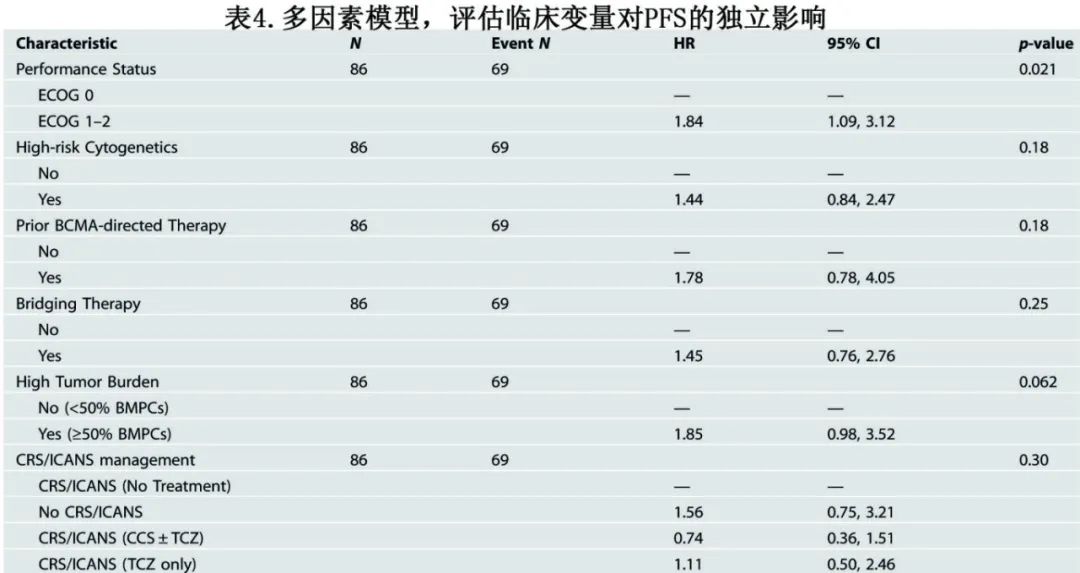
从PFS的单因素模型中,选择6个临床相关协变量纳入多变量模型:ECOG体能状态、既往BCMA治疗、高危细胞遗传学、高肿瘤负荷、桥接治疗和CRS/ICANS管理。CRS/ICANS管理作为四层组合变量纳入分析:(1)无CRS/ICANS;(2) CRS/ICANS(未管理);(3) CRS/ICANS(仅使用托珠单抗);(4) CRS/ICANS(糖皮质激素±托珠单抗)。这是由于CRS/ICANS的发生与糖皮质激素/托珠单抗的使用之间预期存在强烈关联。
经多因素Cox比例风险回归调整后,发现体能状态不佳是唯一与PFS独立相关的协变量(表4)。使用ECOG 0作为参考类别,ECOG 1-2的HR为1.84 (P=0.004)。输注前活检中骨髓浆细胞≥50%的HR为1.85,但未达到统计学意义(P=0.062)。采用没有接受任何免疫抑制剂的CRS/ICANS患者作为参照组,发现糖皮质激素(联合或不联合托珠单抗)用于CRS/ICANS管理未对PFS产生独立影响(HR=0.74,P=0.30)。
总结
该回顾性队列研究分析了101例患者(91%使用抗BCMA CAR-T细胞治疗,9%使用抗GPRC5D CAR-T细胞治疗)。在输注后30天内,34%的患者接受了糖皮质激素, 49%的患者接受了托珠单抗,用于CRS/ICANS管理。在27.4个月的中位随访中,糖皮质激素组和非糖皮质激素组(p=0.35)或托珠单抗组和非托珠单抗组(p=0.69)之间的PFS无显著差异;两组间的ORR、CRR和OS也相似。在多因素模型中,给予糖皮质激素±托珠单抗对CRS/ICANS管理没有独立影响PFS (HR=0.74)。
这些发现表明,在复发/难治性MM患者中,及时和适当地使用糖皮质激素或托珠单抗来减轻免疫介导的毒性似乎不会影响CAR-T细胞治疗的抗肿瘤疗效和长期结局,支持及时和适当地使用这些免疫抑制剂来减轻CRS或ICANS事件。未来研究需要扩展到更大的患者群体,并采用先进的诊断方法(例如循环CAR-T细胞检测),可有助于进一步完善免疫介导毒性的管理策略,同时维护CAR-T细胞治疗在现代MM治疗中的前景。
参考文献
Costa, B.A., Flynn, J., Nishimura, N. et al. Prognostic impact of corticosteroid and tocilizumab use following chimeric antigen receptor T-cell therapy for multiple myeloma. Blood Cancer J. 14, 84 (2024). https://doi.org/10.1038/s41408-024-01048-0

