JAMA 子刊:孕期创伤性脑损伤对母婴结局的影响
时间:2025-02-24 12:09:59 热度:37.1℃ 作者:网络
孕期创伤性脑损伤(TBI)是导致非产科母婴不良事件的重要原因,发生率约8%。由于妊娠期生理变化复杂、药物致畸风险及胎儿监测需求,其管理面临独特挑战。现有研究多聚焦于单一病例或小样本队列,结论存在争议。本研究通过系统性文献回顾,整合全球数据,分析孕期TBI对母婴结局的影响,并评估现有管理策略的有效性,旨在为临床决策提供循证依据。

本研究依据PRISMA指南开展系统性文献检索,覆盖PubMed、Web of Science和PsycInfo数据库中1990年至2023年的英文、德文、西班牙文文献。纳入标准包括:研究对象为孕期TBI女性,提供母婴结局数据,排除综述、动物实验及非原始数据。共筛选出16项研究(4项队列研究、2项系列病例、10项个案报告),涉及4112名孕妇。数据提取内容包括:孕妇年龄、孕周、损伤机制(如机动车事故占比74%)、GCS评分(平均7.6)、影像学表现(如颅内出血、脑水肿)及管理方式(保守治疗7例,手术6例)。采用JBI-MAStARI工具评估研究质量,Cohen κ系数(0.76)验证两名评审者一致性。因缺乏高质量随机对照试验,未进行Meta分析,仅通过描述性统计归纳结果。
本研究系统性整合了全球16项文献(含4项队列研究、2项病例系列、10例个案报告),共涉及4112名孕期创伤性脑损伤(TBI)女性。结果显示,孕期TBI患者的母婴结局呈现显著多样性:母亲结局方面,10例个案报告和2例系列病例中,7例无神经功能损伤,3例出现严重认知障碍或癫痫发作;队列研究表明,孕期TBI患者3个月功能恢复优于非孕期患者(GOS评分4.8 vs 4.1,P=0.02),但另一队列未发现显著差异(死亡率9.9% vs 6.8%,P=0.34)。胎儿结局方面,14篇文章中,8例胎儿死亡(包括2例母体死亡后继发),4例新生儿死亡或长期发育异常(如自闭症、智力障碍);Adams等发现TBI组早产率(RR=2.73)、胎盘早剥(RR=2.32)及剖宫产率(RR=1.83)显著升高,Vaajala等观察到TBI孕妇低体重儿比例更高(4.8% vs 2.6%,P=0.05)。管理策略与风险因素中,损伤严重性(GCS评分<8分者多需手术干预)、妊娠阶段(第三 trimester TBI孕妇剖宫产率显著升高,29.0% vs 15.0%,P=0.02)及混杂因素(如年龄、血压)影响结果可靠性。尽管多数研究提示TBI可能增加母婴不良风险,但因证据质量参差不齐(10例个案报告和2例系列病例评级为低证据,4项队列研究为中质量),且缺乏长期随访数据(如儿童神经发育),难以得出明确因果关联。此外,影像学表现(如颅内出血、脑水肿)及治疗方式(保守治疗7例,手术6例)的异质性进一步增加了结论的复杂性。
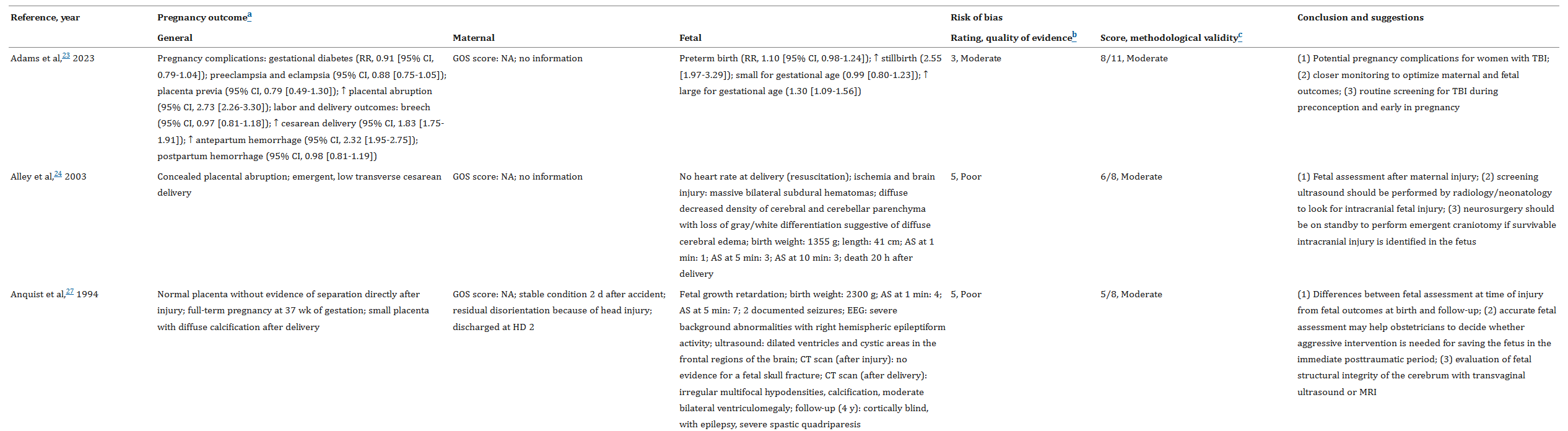
纳入的研究结果
本研究揭示孕期TBI可能导致母婴不良结局(如剖宫产率升高、胎儿死亡),但其与TBI的直接关联受限于低质量证据和异质性,无法进行准确的分析。队列研究表明,妊娠期激素可能对神经恢复具有潜在保护作用,但需进一步验证。当前管理策略以保守治疗为主,严重损伤需多学科协作(如产科、神经外科联合干预)。未来需开展大样本、前瞻性研究,明确TBI严重程度、妊娠阶段及长期结局的关联,并制定标准化诊疗指南。
原始出处:
Heller C, Kraft M, Martinez M, Mirmajlesi AS, Janecka M, McCormack C, Thomason ME, Weiss T, Arciniega H. Complications After Maternal Traumatic Brain Injury During Pregnancy: A Systematic Review. JAMA Netw Open. 2025 Feb 3;8(2):e2459877. doi: 10.1001/jamanetworkopen.2024.59877. PMID: 39960671; PMCID: PMC11833521.


